外来のご案内
腱板損傷(腱板断裂)のリハビリから手術まで
肩の痛みを引き起こす病気には様々なものがありますが、このページでは腱板損傷(腱板断裂)につ
いて、当院・歌島医師が丁寧に解説します。
腱板損傷(腱板断裂)【けんばんそんしょう・けんばんだんれつ】というのは肩のインナーマッスルである腱板筋群(後述しますが4種類あります)のスジが切れてしまうという状態です。スジが切れてしまうなんて、よっぽどのことだと思われるかもしれません。
しかし、実際は四十肩・五十肩と思いきや、腱板断裂だった・・・という人が非常に多いんです。
つまり、実はいわゆるcommon disease(われわれ医師が診療していて、日常的に頻繁に拝見する病態)と考えて、当院では疑いのある症状をお持ちの患者さんには積極的に検査をしております。
ちなみに、腱板損傷と腱板断裂というのは特に明確に使い分けている用語ではなく、ほぼほぼ同じモノを指していると考えていただいていいかと思います。
当院においては肩関節、特に関節鏡手術を専門としている、わたくし、歌島大輔による外来があります。
ここでは、肩のトラブル(痛みや上がらないなどの可動域制限、力が入りにくいなどの筋力低下など)について多くの患者さんからご相談いただき、肩関節鏡手術も年間150件程度(2019年現在)、行っています。
外来に受診いただいた腱板損傷の患者さんには、出来る限り分かりやすい説明を心がけておりますが、それでも、診察時間が限られてしまう中では上手く伝わりきらないこともあります。
しかし、もともと私が運営している肩の痛みクリニックというホームページをご覧いただいた患者さんは、すでに基礎知識を入れて来られるので、しっかりと深くまでお伝えできている印象です。
そのため、当院のホームページにおいても腱板損傷・腱板断裂に対する基本的な知識を解説するページを用意いたしました。
できるだけわかりやすい内容で、かつ、詳しい内容を心がけておりますので、ゆっくりご覧ください。
また、さらに関連する情報や詳しい情報をお知りになりたい方はこちらのホームページもご参照ください。

腱板損傷(腱板断裂)とは何なのか?
そもそも腱板損傷とは何なのか?ということから解説します。
腱板(けんばん)は肩を支える大切なインナーマッスルのスジ
腱板損傷は何なのか?・・・の前に
腱板とは何なのか?ということを理解することが大切です。
腱板の「腱(けん)」というのは、
筋肉が骨にくっつくところの白くスジっぽくなった部分を言います。
筋肉はご存じの通り赤く、伸び縮みする組織ですが、その筋肉が骨にくっつくところは、伸び縮みするというよりは筋肉の伸び縮みの力を骨に効率よく伝えるために、ある程度かための線維(スジ)になっています。
そして、腱板はこの腱が集まって板状になっているのでこの名前がついています。
どの腱が集まっているかというと、前から順番に
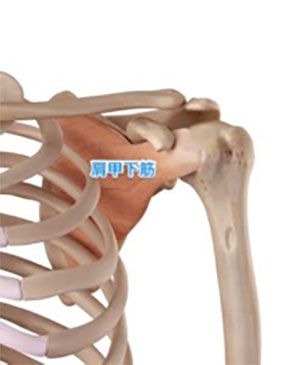
- 肩甲下筋腱(けんこうかきんけん)
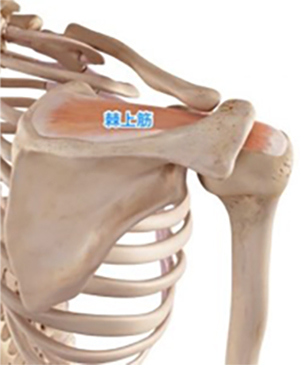
- 棘上筋腱(きょくじょうきんけん)
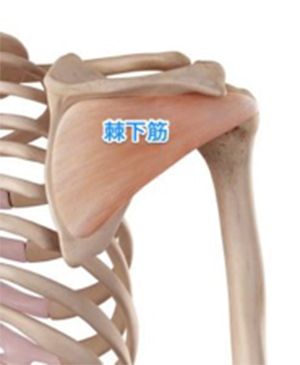
- 棘下筋腱(きょっかきんけん)
- 小円筋腱(しょうえんきんけん)
という4つの筋肉の腱が集まって腱板を構成しています。
実はアキレス腱も同様で、腓腹筋とヒラメ筋という筋肉が腱となってアキレス腱として合流していますが、板状とまではいかず細い筋なのでアキレス腱板とは言わないわけですね。
この腱板の役割を理解するにはアウターマッスルとインナーマッスル、そして、肩関節の特徴についてザッとお知りいただく必要があります。
インナーマッスルとアウターマッスルの違い
よく、インナーマッスルを鍛えなさいということを聞くかもしれません。
シンプルに身体の外側(=表面側)の筋肉をアウターマッスル、身体の内側(深いところ)の筋肉をインナーマッスルと言いますが、
その特徴として
アウターマッスル:大きく太いために強い力を発揮できる
インナーマッスル:小さく細いが関節近くに位置するため関節の安定性を高める働きがある
というものがあります。
つまり、アウターマッスルばかり鍛えると、力は強くなりますが、関節にとっては乱暴な動き方をするので、関節の痛みの原因になり得るということなんですね。
肩関節は安定性が非常に重要
そして、肩関節は安定性が非常に重要と言われています。
それは肩関節がすべての関節の中で最も幅広く、多方向に動く関節であるからです。その大きな可動域の代わりに、肩関節は脱臼も起こりやすい関節として有名です。
そして、脱臼までは至らないまでも、大きく動かしている中で不安定に関節が動いていると、結果的に痛みの原因になります。
そこで安定的に肩が動くのを助けているのが肩のインナーマッスルである腱板ということなんですね。
腱板損傷の原因
この腱板が切れてしまうことを腱板損傷と言うわけですが、この腱板損傷の原因は何なのか?ということで、大きく3つの主原因をお伝えします。
ご年齢の問題(加齢性変化)
一番多いのは、ご年齢の問題です。つまり加齢性変化と呼ばれ、だんだんご年齢が増すにつれて、腱板が脆く傷んでくるということです。
四十肩、五十肩という言葉がありますが、六十肩、七十肩という言葉がないのは、この60歳以降くらいになると急激に腱板損傷を起こしている患者さんが増えるからなんですね。
五十肩かなぁ、でも、もうそういう年齢じゃないし・・・
という方は調べてみると意外と腱板損傷だったということは少なくありません。
外傷(ケガなど)
次に外傷ですね。
もちろん、転んで肩を強く打ってしまったというケースで腱板損傷に至ることもありますが、肩は打たなくても手をついただけでも肩に負担がかかり腱板断裂を起こすことがあります。
さらには、もっと軽微なケガとは言い難いレベルでも切れてしまうことがあります。
例えば、転びそうになって手すりをぎゅっと掴んだとき・・・
重いものを上に持ち上げたとき・・・
洗濯物を干したとき・・・
などなどですね。
それは、先ほどの加齢性の変化が大きな原因と言ったように、自然と切れてしまうことすらあるのが腱板損傷ですから、当然と言えば当然かもしれません。
使いすぎ(オーバーユース)
もう一つの原因はオーバーユース、すなわち使いすぎです。
例えば、野球選手のピッチャーですね。繰り返す投球動作の結果、腱板損傷を起こしてしまうことはよく知られています。
もしくは、力仕事に長年従事されてきた患者さんなども比較的、腱板損傷を起こしていることがある印象がありますね。
腱板損傷(腱板断裂)の症状・痛みの特徴は?
では、次に腱板損傷の症状、特に痛みの特徴について解説いたします。
腱板損傷は加齢やオーバーユースによって、いつの間にか切れてしまっていることがあるわけですが、
ということは、意外と激烈な症状ではないことも多いということです。
もちろん、外傷で損傷した場合には瞬間的な痛みが強く走り、その後、肩が動かせないという強い症状から始まる人もいらっしゃいますが、そういう症状の始まりがハッキリしない人もいるということです。
腱板損傷があっても肩は動かせることが多い
腱板損傷はつまり筋肉のスジが切れているわけです。例えば、アキレス腱断裂を考えてもらうと、アキレス腱断裂の場合はつま先立ちができなくなります。
しかし、
肩の腱板損傷の場合は肩を上げたり、回したりができることも多いんですね。
それは、アウターマッスルの存在や、腱板損傷と言っても、4つの腱がすべて切れてしまうことは非常に稀だということが理由です。
もし仮に、腱板を構成する4つの腱がすべて切れてしまったとしても、アウターマッスルである三角筋という筋肉がしっかり働けば、肩を動かせることもあります。(さすがに4つ切れるとなかなか厳しいですが)
腱板損傷があって肩が上げられない場合
ただし、もちろん腱板損傷で損傷部位の炎症が強い場合や、大きく切れてしまってインナーマッスルの働きが大きく損なわれている場合に、三角筋だけでは肩を挙げられないということもあります。
その場合は、肩を挙げようとしても、「肩すくめ」のような肩甲骨だけ上がるような動きや、肘が曲がるだけというような動きになってしまいます。
これは当然、困った症状ですよね。
肩がカタくなることは意外と少ない
筋肉の先端の腱の損傷ですから、自分の力で動かそうとすることにおいて、「動かせない」、「痛い」というのが典型的な症状であるわけです。
四十肩、五十肩は、別名「凍結肩」と言う名前があるように、肩関節がカタくなります。カタくなる(拘縮)というのは、逆の手で支えたり、誰かが動かしてあげようとしても肩が上がらない、回らないというような状態です。
この肩の拘縮は腱板損傷では意外と少ないと言われています。ただ、少ないとは言え一定の割合では必ずいらっしゃいます。
ここまでを総合すると、どちらかと言うと典型的な腱板損傷の症状は、自分の力では肩が上がらない、回らないが、逆の手で支えると上がる、回る。という状態です。
四十肩・五十肩と腱板損傷の違い・見分け方
腱板断裂の患者さんが口を揃えて言うのは、
「四十肩だとずっと思ってたら・・・そうだったんですね・・・」
であったり、
「前の病院の先生に五十肩って言われてたから、放置していたんですが・・・」
であったり、
四十肩・五十肩と思いきや、腱板断裂というケースは非常に多いです。
簡単にこの四十肩・五十肩と見分けられたらいいのですが、これは整形外科の専門医にとっても悩みのタネになっています。
まず一般的な四十肩・五十肩と腱板断裂の違いについてリストアップしてみます。
- 四十肩・五十肩は40-50歳、腱板断裂は60歳以上に多い
- 四十肩・五十肩はいつともなく始まり、腱板断裂はきっかけがあることが多い
- 四十肩・五十肩はカタくなり、腱板断裂は力が入りにくくなる
しかし・・・
- 腱板断裂でも40歳,50歳の患者さんも当然いるし、そういう人こそ手術が必要
- 腱板断裂でもいつともなく始まることが少なくない
- 腱板断裂でもカタくなることがある(特に腱板部分損傷)
と例外だらけですので、症状だけで判別するのは無理があるといわざるを得ません。
腱板損傷(腱板断裂)の診察テストでは何を見ているのか?
腱板損傷、腱板断裂を疑うときやMRIで腱板損傷が見つかったときに、われわれ整形外科医は、患者さんに診察テストというものを行います。
これは肩周りの筋力を見ていたり、肩周りの動かしたときの痛み誘発があるかどうかを見たりしています。
例えばdrop armテストというのは、医師が腕を持ち上げて、そこから手を離したときに、上がった腕をキープできない、痛みが走るというような状態で陽性となります。これは、腱板断裂で肩を安定させることができないことを表しています。
また、インピンジメントテストと呼ばれるものが幾つかあります。これは腱板損傷の1つの原因や、逆に結果としての症状として起こりうる現象です。
特に肩峰下(けんぽうか)インピンジメントというものが起こりやすく、これは肩をあげるときに、
腱板と
肩甲骨の屋根に当たるような骨の部位(肩峰:けんぽう)や、そこから走るスジ(烏口肩峰靱帯:うこうけんぽうじんたい)
が擦れるような、衝突するような現象で、このときに痛みが走ります。もし、まだ腱板損傷に至っていなくても、繰り返していると腱板損傷に至ります。
この肩峰下インピンジメント現象を誘発するテストとして、Hawkinsテスト(ホーキンステスト)とNeerテスト(ニアーテスト)が有名です。これらは結局、肩を90°くらいに挙上することと、内旋という手が内側に向くような肩の回旋運動を行うことで痛みを誘発するテストだと考えてください。
これ以外にもたくさん診察テストがありますが、どれも痛みがでるか否か?力が入るかどうか?ということを主眼にテストをしています。
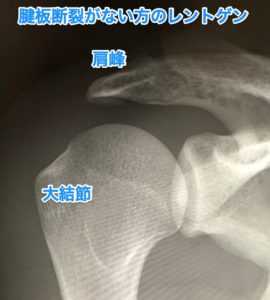
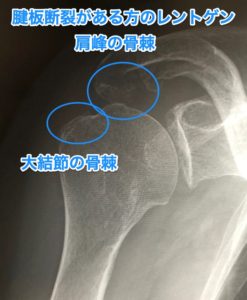
腱板損傷(腱板断裂)のレントゲン(単純X線)の特徴
腱板損傷の検査でまず行うのは大抵レントゲンになると思います。
しかし、レントゲンは骨を中心とした検査なので、筋肉の先端の腱である腱板はレントゲンには写りません。
だからこそ、肩の痛みでクリニックに行って、レントゲンを撮っても、「特に異常はありませんね」と言われて終わってしまうことがあるわけです。
実は腱板断裂が隠されていたとしても・・・
しかし、腱板断裂を起こしている人は、その断裂部の周りの骨が変形しているので、
よくよく見ると怪しい・・・というレントゲン画像はよく見ます。
その特徴は
- 肩峰(肩甲骨の屋根にあたる部分)の骨棘(こつきょく)
- 上腕骨大結節の骨棘(こつきょく)
画像を見ていただくとわかると思います。
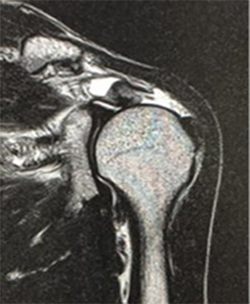
腱板損傷(腱板断裂)のMRIの見方のポイント
腱板損傷があるかどうか?
というのはレントゲンでは分かりません。(よっぽど大きな断裂で関節に変形が及んでいれば分かりますが、結局は腱板自体はレントゲンに写りません)
そこで、腱板をしっかりと画像的にチェックするために行うのがMRIです。
超音波(エコー)でも診ることができますが、MRIの方がより広範囲に精細に診ることができます。
このMRIはレントゲンよりも時間が掛かり、費用的な負担も大きいですが、その分、得られる情報は莫大です。
腱板損傷の具合はもちろん、関節唇や関節包という脱臼や五十肩の原因となり得る場所も分かりますし、炎症で水が溜まっている・・・など、様々なことが分かります。
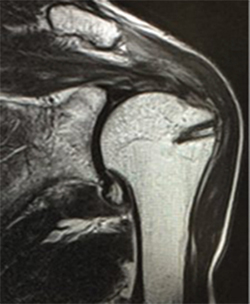
このMRIの画像の見方のポイントは、白と黒に着目することです。
腱板というスジはMRIでは黒く写ります。
しかし、腱板断裂が起こって腱板がない状態・・・つまり、穴が空いたような状態では、その穴に水が溜まります。これは白く写ります。
そのため、腱板の黒いスジが途中で途切れて白くなっていると、断裂していると考えます。(大雑把な説明ですので、医師の説明をよくお聞きください)
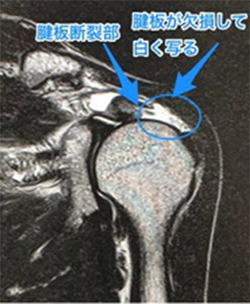
そして、腱板は前から上さらに後ろと、4つの筋肉から構成されていますから、一方向からではなく、前、横、上からみたMRI画像で断裂、損傷がないかを確認していきます。
もう一つ、切れているか切れていないかという判断に加え、腱板断裂を起こしてしまった筋肉が、まだ十分に働いてくれる状態かどうか?というのも判断できます。
それを脂肪浸潤(しぼうしんじゅん)という現象の有無でチェックします。
どういうことかと言うと、
腱板断裂を起こして筋肉が働いていない期間が長いと(つまり、筋肉が長らくサボっていると)、筋肉は萎縮して、間に脂肪が入り込んできます。
食べるお肉としては美味しい、いわゆる霜降り状態になっていってしまうんですね。この霜降り状態(脂肪浸潤)は、筋肉の働きとしてはかなり落ちてしまっている状態と考えられますので、手術で縫合しても治りが悪い、もしくは、縫合できないという可能性が高まります。
腱板損傷(腱板断裂)の治療のゴールは?
それでは治療のお話に入ります。
腱板損傷(腱板断裂)という診断の次には治療を考えるわけですが、常にゴール(目指す状態)をハッキリさせておくことをお勧めします。
これは究極的には1人1人違うモノだと考えてください。
夜、眠れないような痛みさえ取れればいい
という人もいらっしゃれば、
野球でピッチャーを再びやりたい
という人もいらっしゃる。
このお二方のケースでも、ゴールが全然違いますよね。
ですから主治医には、可能かどうかは別にしても
「○○という状態を目指したい」
と、お伝えいただくことをお勧めします。
私の診察では、意識的に患者さんのゴールを探りながらお話を聞いています。
一般的に肩の腱板損傷の治療のゴールとしては
- 肩が痛い → 痛くない
- 肩が上がらない → 上がる
- 肩が前後左右に回らない → 回る
- 肩の力が入らない → 入る
ということを達成したいというのは、多くの人に共通する部分だと思いますし、しっかり治療することで、これらの改善は達成できることが多いのは間違いありません。(ただし、100%保証できる治療というものもありません。)
腱板損傷(腱板断裂)の保存療法で自然治癒するのか?
具体的な治療方法に移りますが、まずは手術をしない治療方法です。これは保存療法(ほぞんりょうほう)と呼ばれます。
具体的には切れてしまった腱板をくっつけるような飲み薬、湿布、塗り薬、注射はありません。
ですから、腱板断裂がくっつく(≒治る)というのは、自己治癒能力による自然治癒を期待するわけです。
例えば、腱ではなく筋肉の損傷である肉離れは、最終的にはほとんどの場合はくっつきます。血の巡りがいい筋肉と筋肉が繋がるということは、そこまでハードルが高くないことなんですね。
しかし、腱板断裂というのは、そのほとんどが腱とその付着する骨の間で剥がれてしまう状態です。つまり、腱と骨がくっつかないといけないんですね。
この異質のものがくっつくということ自体ハードルが高いですし、腱はくっつく方向よりも筋肉に引っ張られて、断裂が拡がる方向に常に力が加わってしまうので、自然治癒というのはかなり期待できなくて、逆に徐々に断裂の大きさが拡大してしまう(悪化してしまう)ことが多いという事実があります。
そのため、腱板断裂の自然治癒は期待できるか?という質問には
部分損傷など一部だけの小さな損傷ではあり得る(それでもあり得るというレベルです)が、完全断裂である程度の大きさになった断裂は相当厳しく、逆に時間とともに断裂の幅は拡大してしまう可能性が高い
ということをお伝えしています。
実際のデータもいくつか報告があります。
1996年の森石らの報告では、MRIで腱板断裂部が高信号(白)で描出されたもの(ある程度の大きさの完全断裂を示していると思われます)は66%が断裂部の拡大を認め、34%が不変、縮小したもの(自然治癒方向の変化)は0%であり、MRIで腱板断裂部が中信号(灰色)で描出されたモノ(小さい断裂、部分損傷などを表していると思われます)は73%が不変、27%が縮小したとされています。
森石丈二ほか:腱板断裂の自然経過 -MRIを用いて- 肩関節, 1996;20 : 1, 217–219
また2002年の掘田らの報告では、腱板の部分損傷である滑液包面不全断裂において、50%が拡大(悪化)していて、縮小(自然治癒方向の変化)は0%だったと報告しています。
堀田知伸ほか:腱板滑液包面不全断裂の自然経過-MRIによる観察- 肩関節, 2002;26:2, 357–361
腱板損傷に対する薬物治療
腱板損傷の保存治療の方法ですが、
薬ではくっつけることはできないと述べましたが、
薬は痛みを抑えることができます。
飲み薬や湿布などの外用剤も、炎症を抑える消炎鎮痛剤が患部に届いて痛みを減らしてくれますし、
さらに、直接断裂部位の周囲に炎症を強く抑えるステロイドという薬を注入する注射は、より効果が高い治療です。
これらの痛みを抑える治療は、特に夜間痛で眠れないというような状態では積極的に推奨しています。
腱板損傷の保存治療は動かす(リハビリする)方がいいのか、安静がいいのか?
よくいただく質問が、肩の腱板損傷がある時に、リハビリで積極的に動かした方がいいのか、安静にした方がいいのか?
ということです。
これは少し悩ましい問題で、
肩を動かさないで完全に安静にすると腱板の筋肉も含め、筋肉がだんだん萎縮していってしまいますし、カタくなってしまうこともあります。
逆に、肩をたくさん動かしすぎると、腱板断裂部分に負荷がかかって、断裂が大きくなりかねない。
ですので、一般論としては、
痛みが少ない範囲で動かしていいので、通常の日常生活を送ってください
とお伝えしています。
ただ、何らかの事情で手術はできないけれど、日常生活以上のことをやりたい(スポーツや重労働)患者さんや、すでに筋力が落ちたり、カタくなったり(拘縮)している患者さんに対しては、リハビリテーションを理学療法士、作業療法士の専門家の指導のもと行っていただいたりしています。
特に、腱板断裂部には負担がかからず、しかし、効果が高いリハビリテーションとして、肩の根本である肩甲骨の動きを良くするリハビリテーションはオススメです。
腱板損傷(腱板断裂)にストレッチは有効か?
リハビリテーションに似た言葉として、ストレッチというものがありますね。
ストレッチというのは「伸ばす」という意味で、もともとは筋肉を伸ばす運動を言ったわけですが、さらに拡大解釈されて関節の可動域を拡げる運動もストレッチと呼ばれることがあります。
腱板損傷においてストレッチが有効かどうか?
ということで言えば、
ストレッチで腱板断裂がくっつくことは期待できませんが、関節の可動域を良くする効果は期待できますし、腱板断裂の結果、筋肉が緊張してる場合には、それをほぐして痛みを改善させる効果も期待できます。
腱板損傷(腱板断裂)にテーピングは有効か?
もう一つ、テーピングはどうですか?と聞かれることもあります。
しつこいようですが、テーピングをしても腱板断裂部がくっつくことは期待できません。
ただ、テーピングをすることで肩を外から安定させたり、筋力を補助してあげることで、腱板断裂部にかかる負荷を減らしたり、動かす時に楽に動かせるようになる効果は期待できます。
期待できますが、ただ、日常診療の中で私から積極的にテーピングをオススメすることはあまりありません。
その理由は、腱板筋群がインナーマッスルであるということにあります。
インナーマッスルは関節近くの深いところを走る筋肉で、アウターマッスルは身体の表面に走る筋肉ですが、テーピングはさらに表面、皮膚の上に貼るしかありませんよね。
ですから、どうしてもテーピングがサポートするのはアウターマッスルになりやすく、インナーマッスルとアウターマッスルのバランスの改善に繋がりにくいという特徴があるんですね。
腱板損傷(腱板断裂)の手術方法は?必要性は?
腱板損傷の保存治療に対して、手術を行うという治療方法があります。
腱板断裂部分を直接、もとあった骨に縫い付けてしまうという手術方法です。
期待が若干薄い自然治癒以外では、腱板断裂を根本的に治す唯一の方法と言えるかもしれません。
腱板損傷の手術の必要性を考える
極端な話ですが、いつもまずお伝えするのは、
腱板損傷というのは命に関わる問題ではありません。ですから、「絶対に手術をしなさい」ということはありません。
ということです。
それは当然ですよね。
しかし同時に、さきほど述べたとおり、
腱板断裂が自然とくっつく(自然治癒)というのは期待が薄いということ、
そして徐々に拡大(悪化)してしまうことが多いということをお伝えしています。
そして、徐々に悪化した結果として、最終的に起こりうることもお伝えしています。
それは腱板断裂が広範囲に拡がって、いよいよ肩がまったく上がらない(偽性肩麻痺と呼びます:要は神経麻痺ではないので麻痺ではないのですが、あたかも麻痺をしているかのように肩が動かせない状態です。)、または、腱板が働かないことによって肩が安定しないため、徐々に軟骨をすり減らして、変形性関節症になってしまう。
これがある程度、長い経過の中で最終的に起こりうることです。
そして、こうなった最終形態では腱板を修復するのは困難であることが多く、特殊な人工関節を挿入することや、外から(太ももや人工素材など)腱板の代わりの組織を移植することが必要になったりします。
とは言え、自然治癒せずにだんだん悪化してしまったとしても、必ずしも症状が悪くなる一方とは限りません。特に痛みというのは、腱板断裂部や周囲の炎症(滑膜炎と呼びます)が要因として大きいので、この炎症が自然と治まれば痛みが少なくなることはあります。
無症候性腱板断裂という言葉があります。
これは腱板が切れているにも関わらず、痛みもなく、肩も動かせる。つまり、困らない状態、症状がない状態ということです。こういう無症候性腱板断裂の患者さんも意外と多くいらっしゃるというのも知られています。
こういった患者さんの場合は何が起こっているかというと、
腱板断裂があっても、そこを治そうと身体が必死になっている結果である炎症がすでに落ち着いていて、かつ、腱板が十分に働いていない中でも、骨の変化や断裂していない筋肉をうまく使って肩を動かせる状態
ということが考えられます。
完全に症状がない、無症候性であれば、そもそも病院にもいらっしゃらないでしょうし、手術をしようとは思わないでしょう。
実際、それでいいと私も思っていますが、しかし、腱板断裂はあるわけで、徐々に拡大していくことが多いのも事実・・・という中で、
ちょっとした断裂の拡大や、力が入った瞬間などのきっかけで、症候性になってしまうこともあります。その場合、長い間、無症候性で腱板断裂が放置されていた結果、腱板筋群が萎縮、カタくなってしまっていて、症候性になって、いざ手術をしても結果がちょっと良くない・・・なんてことが時に起こります。
つまり、
症状が少ない患者さん = 様子を見ればいい
と、短絡的には言えず、いつも患者さんと一緒に迷うのが症状が少ない腱板断裂の患者さんです。
やはり、この場合はご年齢やゴール、断裂の具合などケースバイケースでオススメの治療が変わってくると言えるでしょう。
ということで、同じ腱板断裂といっても、手術の必要性は患者さん1人1人異なるということになります。
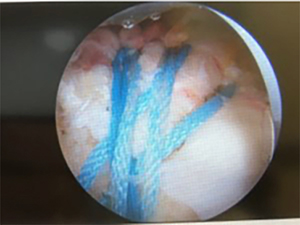
腱板断裂の手術方法:関節鏡手術
腱板断裂の手術方法ですが、シンプルに言うと、断裂した腱板の断端(端っこ)をもともとくっついていた骨に縫い付けるということです。
その際、骨に針糸がスッと通るわけもありませんので、骨に穴をあけて糸を通したり、骨に糸を埋め込むためのアンカーというネジ(今は非金属製が主流)を打ち込んだりしています。
そして、これを関節鏡という内視鏡手術で行っています。
以前は皮膚を比較的大きく切って、アウターマッスルである三角筋を裂いたりして、腱板断裂部を直接見て手術を行っていました。(直視下腱板断裂手術)
しかし、技術の進歩に伴って、複数の1–1.5cm程度の小さい傷から関節鏡や細長い手術器具を腱板断裂部に挿入して手術を行うことができるようになっていますので、私の場合は、ほぼ全例、この関節鏡を用いて手術を行っています。(関節鏡下腱板断裂手術)
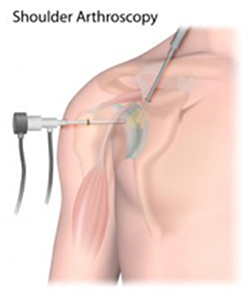
関節鏡手術のメリットは、傷が小さいこと、アウターマッスルを裂かない済むこと、様々な方向から観察・処置できるので、傷が小さいにも関わらず直視下手術以上に広範囲に処置を施せること、感染率(傷が膿んでしまう可能性)が低いこと、などが言われています。
デメリットは、手術者の技術によって成績に差が出やすいことが言われています。術者の技術が不足してしまっていると、手術時間が大幅に長くなったり、腱板の修復具合が不十分になる可能性があります。
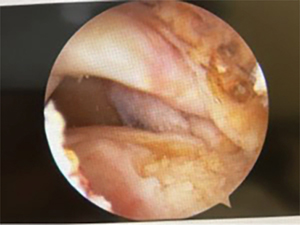
【腱板断裂部分:修復前】
【腱板断裂部分:修復後】
そういった意味では関節鏡を使った肩関節の手術が可能な医師は整形外科の中でも少ないのが現状です。
腱板断裂の手術後に装具や三角巾を使う理由や期間は?
腱板断裂を手術で縫合、修復したあとは、原則、三角巾や装具を使って、 腕を吊って、固定します。
その理由はシンプルですが、
「せっかく縫った筋肉が再断裂しないように」
ということです。
縫った腱板が再断裂してしまうような力は主に二つです。
- 縫った腱板の元の筋肉が収縮(縮む)する=力が入る
- 縫った腱板をくっつけた骨が動いて、腱板が引っ張られる
つまり、肩に力が入っても(筋肉が収縮)いけないですし、腱板が引っ張られる方向に動かしてもいけないということになります。
その状態を徹底するには、腋窩部(腋の下)に大きな枕を挟んだタイプの装具を使うことです。
大きな枕を腋の下に挟むので、腕は常にちょっと上がった状態になります。
これは腱板が引っ張られる方向の逆で、緩む方向です。
ですから、再断裂しにくいわけですね。
もちろん、装具をしっかりつけていれば、力を入れる必要はないわけですし。
しかし、大きな枕というものを腋の下に挟んで、四六時中生活するのは、なかなか大変です。
ですから、腱板の再断裂のリスクに応じて、 大きな枕付き装具→小さな枕付き装具→三角巾 と徹底具合を調整しています。
そして、装具や三角巾を常時装着する期間も重症な腱板断裂ほど長くなります。長い人で8週間、短い人で3週間という装着期間を設定しています。
これは術後に術者が再断裂のリスクを考えて設定しているケースが多いと思いますし、私もそうしています。
腱板損傷(腱板断裂)の手術後のリハビリテーションは?
腱板断裂の手術が終わっても、実際は腱板を糸やアンカーで骨に固定しただけの状態です。
ここから、腱板と骨がくっついてくれること、そして、それを妨げないように肩の動きを良くしていく(可動域を拡げる、筋力をつける)必要があるわけです。
それが手術後のリハビリテーションということになるわけですね。
ですから、よく患者さんには「手術50%、リハビリ50%」と、リハビリの重要性をお伝えしています。
入院中は毎日、退院後は週に1−3回くらいの通院にてリハビリテーションを行い、自宅でもできるリハビリをご指導しています。
実際のスケジュールは手術後、重症度によりますが、3週間から6週間くらいの三角巾や肩関節装具による肩の安静期間があります。その間も少しずつリハビリテーションとして肩を動かしていきますが、自らの筋肉を使った肩関節運動(自動運動と呼ばれます)は術後6–10週間ほど待っていただいています。
筋肉の先端を骨に固定しているわけですから、ここで筋肉を使う運動(自動運動)はせっかく固定したのが壊れてしまう(再断裂)リスクがあるわけですね。
そのため、日常生活で不便なく生活できるまでは2–3ヶ月、さらにスポーツや重労働までは6ヶ月くらいの目安を考えてくださいと説明しています。
もちろん、重症度(腱板断裂の大きさや、筋肉のカタさなど)や術後の経過によってその時期は前後します。
腱板断裂に関するよくいただく質問と回答
腱板断裂の患者さんをしていると、たくさんの質問をいただきます。
特に多くいただく質問については、その回答を一般論の中でお話しできる範囲でまとめてみました。
個人個人状況が違いますから、
一般論もしくは歌島の見解として参考程度にしていただき、原則は直接主治医に質問してください。
腱板が切れていたら必ず手術をしないといけませんか?
腱板が切れていたら必ず手術しないといけないか?
これは誰もがまずは気になることだと思います。この記事でも解説していますが、腱板断裂自体は当然ですが、命に関わるものではありません。その意味では必ず手術をしないといけないということはありません。
しかし、別の意味で言うと、手術をしないとくっつかない腱板断裂がほとんどです。
特に完全断裂(部分断裂でなく、表から裏まで貫通して穴が空いている状態)は手術以外にくっつける方法はないと言ってもいいでしょう。(ごく稀に完全断裂でも自然修復される人もおられますが、本当にごく稀です。ほとんどの人は穴が拡大していきます。)
そして、腱板断裂の穴が拡大していき、ある一定の断裂幅(個人差あり)を超えると永久的に肩の挙上運動などができなくなる状態に陥ったり、軟骨のすり減りが急速に進んで痛みが増したりという状態になってしまいます。
そういう意味で腱板断裂がある場合に手術をお勧めするケースは多いわけです。
手術以外で治す方法はありますか?
さきほどのご質問でもお答えしたように原則的には特に完全断裂では手術以外で腱板断裂をくっつける方法はありません。
しかし、手術だって最終的には「自己治癒力」「自然治癒力」に頼って治す(手術は腱板を骨に固定するところまでしかできない)わけですから、小さい断裂(部分断裂など)では自然修復されることもあるということは事実です。
つまり、手術以外の方法として「自然に治る」ことを期待するということがあります。
しかし、その「自然に治る」ということの可能性は残念ながら高くないのも事実です。その理由は腱板が筋肉だからなんですね。筋肉は縮むものです。力が入るということは筋肉が収縮することを表していて、自らの力では縮むことしかできないんですね。自ら伸びるということはできないんです(ストレッチして伸ばされることはあっても)。とすると、腱板断裂部はその腱板の根本の筋肉の縮む力で常に引っ張られていて、穴は拡大していくことが多いということになります。
これが骨折との違いです。骨折はしっかりと固定していれば、伸びることも縮むこともなくその場で止まってくれますが、筋肉はどんどん縮んでしまうので、もし腱板断裂に対してギプスのような固定をしても、結局、中の筋肉は縮んでいってしまって、腱板断裂は治らない…ということになるわけです。多くの場合。
腱板断裂はリハビリでは治りませんか?
腱板断裂を手術以外にくっつける方法は可能性は低いが自然治癒しかないというお話をしました。
そのお話と関連してよく聞かれるのは、リハビリはどうですか?
ということです。
腱板断裂においてリハビリはとっても大切なんですが、その役割は断裂した腱板をくっつけることではないということは明確にしておく必要があります。リハビリテーションというのはざっくり言えば、肩を動かすことになります。動かすということは筋肉が働きますから、より筋肉は縮む方向に力が加わるわけです。
ということは下手なリハビリは逆に腱板断裂の穴を拡大してしまうかもしれない…とすら言えるわけです。
ただし、もう一方の考え方としては腱板断裂の要因としてインナーマッスル(腱板)とアウターマッスル(三角筋などの強い筋肉たち)のアンバランスがあると言われており、そのバランスを良くすることで腱板断裂の悪化を防いだり、くっつけることはできなくても症状を緩和したりということは狙えるかもしれません。
さらには手術後のリハビリはとっても大切です。手術だけして、腱板がくっついても、肩関節が硬くなったり、筋肉が使えなかったら意味がありません。ですから、手術治療の中でリハビリの重要性は半分以上かもしれません。
腱板断裂を治す薬はありませんか?
腱板断裂を治す薬…という質問をいただくこともありますが、これは即答で「ないです」となります。
将来的には腱板断裂がくっつく可能性を高める薬くらいなら開発されるかもしれませんが、
その前に腱板断裂の重症化の原因となる腱板筋の脂肪浸潤(筋肉がだんだん脂肪に置き換わってくるような変化)を防ぐ薬が出現するかもしれません。
現段階ではどちらもないので、
腱板断裂の時に使う薬は消炎鎮痛剤、つまり、痛み止めがほとんどで、
それは腱板断裂を治すというよりは症状を緩和させることに主眼が置かれています。
手術までの期間で気をつけることはありますか?
これも多い質問です。手術が決まったはいいけど、手術までに時間があるという場合。
特に私の外来にはたくさんの腱板断裂の方が受診されて、手術も何ヶ月待ちということもあります。
その場合にどう過ごしたらいいのか?というのが気になるのは当然のことだと思います。
大まかに言うと、「通常の日常生活を送ってください」となります。
腱板断裂自体は数ヶ月で一気に悪化することは少なく、多くの場合は悪化する場合も時間をかけてゆっくり悪化します。ですから、手術までに徹底安静にしないといけないということはないんですね。
ただ、稀に最新のMRIから数ヶ月経過している手術患者さんでは思いの外、断裂の幅が大きくなっている(穴が拡大している)人がいらっしゃるので、特に断裂が大きい人は「安静気味」に過ごされるのがいいかもしれません。
いずれにしろ、「痛みが出る動作・作業は避けましょう」ということは同時にお伝えしています。
痛みが出る動作は腱板断裂の穴を拡大する(悪化させる)原因になるかもしれませんし、断裂は変わらなくても炎症を強めてしまう原因になるかもしれません。
あとは何より、体調管理を徹底してもらうということが大切ですね。手術前に体調を崩して、手術が延期になってしまったり、受けられなくなってしまうことは避けたいですね。
腱板断裂の手術は大変な手術ですか? 難しいですか?
これも時々聞かれます。ご自身が受けるかもしれない手術は果たして「大手術」なのか、「大したことない手術」なのか…気になりますよね。
「大したことない手術」なんてものはないと思いますが、ただ、一般的には腱板断裂の関節鏡手術は「大手術」でもないだろうと思います。特に侵襲(ダメージ)での面で関節鏡ですから、大きく開く手術に比べて身体にかかるダメージが少ないこと、出血量も少ないこと(輸血をしなくてはいけなかったことはありません)、また大掛かりな金属インプラントを入れるわけでもないという点は「大手術」ではないと言える点だと思います。
また手術時間も中くらいまでの断裂なら30-40分くらいで終わることが多いです。
しかし、「簡単で誰でもできる手術」ではありません。ある意味、肩関節鏡手術ばかりやっている私ですから、手術時間も短く、手術侵襲も小さくできますが、何年も前のやりはじめの頃は、ベテランの先生と一緒に指導を受けながら2時間も3時間も、時にはそれ以上の時間をかけてする手術でした。
どの段階の医師も最終的にはしっかりと腱板が修復できるということは最低限達成しようとするわけですが、それが難しいと感じるか、そうでもないと感じるかは医師によって異なります。
他の病院では人工関節しかないと言われたのですが…
私の外来には他の病院で腱板断裂の診断と治療の説明を受けた後にいらっしゃる患者さんも多いです。
大きい腱板断裂の場合はつまり穴が大きいわけですが、この穴をどうしても塞ぎ切れないことがあります。時間が長く経過して、脂肪浸潤が進んで(脂肪が腱板の筋肉に入り込む)硬くなってしまって、大きな穴を塞ぐほどの筋肉の弾力性がないというのが主な原因です。
穴を塞ぎ切れない状態では治しきれないということになりますから、なかなか難しくなります。
しかし、以前から欧米では行われていた特殊な形の人工関節(リバース型人工関節)が日本でも使用できるようになってからは、大きな腱板断裂で穴を塞ぎ切れないという状態でも人工関節で痛みを改善し、ある程度までは腕を上げられる状態が期待できるようになりました。
ですから、そういう状態の人は医師から「人工関節しかない」と宣告されることもあります。
というより、私もそう宣告することがあります。
ただ、どのくらい大きな腱板断裂でどのくらい脂肪浸潤していると「人工関節しかない」と判断するかは、まだ医師によってバラツキがあるように思います。実際、明確に「ここからは人工関節!」と線引きはできず、同じくらいの断裂の大きさで、脂肪浸潤の程度も同じくらいでも、穴を塞ぎ切れる人もいれば、塞げない人もいて、さらには塞げなかった人でも穴は小さくできるわけで、その小さくなった状態で痛みも動きも良くなっちゃう人もいれば、やはり、人工関節に頼らないと良くならない人もいるわけです。
私自身は関節鏡手術を中心にやっています。ですから、将来的には人工関節が必要になる可能性はあっても、まずは関節鏡での修復というのも、患者さんと相談して行うことがあります。実際、他の病院で「人工関節しかないって言われたんですが…」と言って受診された患者さんも、私から見ると、「いや、十分修復できる(穴を塞ぐことができる)可能性があるな」と感じることもありますし、実際にそれで修復して症状が改善する患者さんはおられます。
他の病院では筋肉(筋膜)を移植しないといけないと言われたのですが…
先ほどの「人工関節しかない」と似たようなことで「筋肉を移植しないと治せない」・・・と言われることもあります。
これも大きな腱板断裂に対する治療のお話で、穴が塞げないとすれば、その穴に他の場所(多くは太もも)の筋膜、スジを移植するということがあります。
一般論からすると「人工関節」には耐用年数がありますので、原則70歳以上という年齢が設定されています。それよりも若年の患者さんの場合に移植するという方法が検討されます。
具体的には「大腿筋膜移植」「大腿筋膜パッチ手術」もしくは「上方関節包再建術」という手術があります。
腱板断裂の手術は「大手術」ではないと言いましたが、人工関節やこの筋膜移植というのは「大手術」のカテゴリーに入れてもいいかもしれません。手術時間も2−3時間以上かかることが多いです。また、手術のリスクも感染(化膿)だったり、インプラントの破損や骨折など様々な可能性が通常の腱板断裂を縫合する手術に比べて高まります。
それでもなお「筋膜移植しかない」という状況は確かにあります。特に最近は「上方関節包再建」という筋膜移植の中でも特殊な移植方法が症状の改善に有効性が高いと言われています。
これも「人工関節」同様、「筋膜移植しかない」かどうかの判断は医師によるバラツキがあります。
腱板断裂をこのまま放置したらどうなりますか?
腱板断裂と診断され、くっつけるにはほぼほぼ手術しかないと言われても、手術なんて嫌だと思う人は多いと思います。というより、ほとんどの人が手術なんて受けたくないと思っているわけですが、その場合に手術を受けなかった場合にどうなりますか?ということが気になります。ですから、この質問も多いです。
僕の場合は先に説明してしまいますが、
腱板断裂を放置した場合・・・
まず自然にくっついてくれる「自然修復」と良くもならず、悪くもならない「横ばい」と、悪化して穴が拡がる「断裂拡大」の3通りがあります。
完全断裂の場合は長い目で見ればほとんどが「断裂拡大」になります。しかし、それもゆっくり進んで年間数ミリずつ拡大することが多いです。
部分断裂の場合は「自然修復」になる可能性と、「横ばい」の可能性も少し増えてきますが、やはり長い目で見れば「断裂拡大」することが多いです。
という断裂サイズの長期的な視点と、
あとは症状の変化が特に気になりますよね。
腱板断裂した時には当然、痛みや動きに悪さが気になって受診されるわけですが、特に痛みは腱板断裂を治そうとする「炎症反応」が原因になっていることが多いです。しかし、炎症反応も一定期間を過ぎるとおさまることがあります。そうすると痛みが引いて、見かけ上、動きも改善することがあります。
ただ、長期的に見ると断裂は拡大することが多いと言うことは、また、断裂が拡大して痛みが出たり、動きが悪くなったりすることも十分にあり得るということです。
ですから、腱板断裂を放置した場合の症状の経過は良くなったり悪くなったりを繰り返しながら、だんだんと下降していく(悪くなっていく)ことが多いというような説明をしていますが、あまり肩を使わない人と肩をバリバリに使う人でも症状の変化は違いますし、ご年齢によっても違いますから、一概には言えません。
腱板断裂と言われたけど痛みが良くなってきました。どうしたらいいですか?
これも良く質問される内容です。特に腱板断裂部の痛みが強くて、注射を希望されて炎症を抑えるステロイド注射をしたときに、一気に痛みが引いて(先ほど述べた「炎症反応」を注射で落ち着かせたわけですね)、「もう治った!」とおっしゃる患者さんがおられます。
しかし、これは一時的に炎症を抑えているだけで、特に注射で腱板断裂がくっつくということはないので、「残念ですが、一定期間が過ぎるとまた痛くなるかもしれません」と説明しています。
また、腱板断裂の場合は痛みだけでなく、断裂した部分の筋力は落ちますし、動きもぎこちなくなりますので、診察させてもらえば、腱板断裂の動きの悪さが残っているかどうかもわかります。ですから腱板断裂後に痛みが良くなったとしても、しっかりと診察を受けることはオススメしたいです。
腱板断裂の手術をしたら100%治りますか?
手術をいざ受けるとなると不安で仕方なくなるかもしれません。よほど手術になれている人でなければ、みんなそうだと思います。そんなときにどうしても「保証」がほしくなって、このような質問をされることも結構あります。
物事に100%などないことはわかってはおられても、聞かずにはいられないのだと思います。
そんなときに私はすごく生真面目にお答えしてしまっています。
これがいいのか悪いのかはわかりませんが・・・
「もちろん100%治る手術なんていうものはこの世にありません。しかし、治る可能性が低い手術をご提案することはないです。もうひとつ、100%というのが腱板断裂する前の状態に対するパーセンテージを表すとすれば、それも100%とは限りません。少し痛みが残ってしまったり、動きの悪さが残ってしまったり・・・そんなことがあり得ます。しかし、同時に手術とリハビリを通じていかに100%に近づけるか?ということを考えながら治療していくことになりますので、目指すところは100%です。」
というような説明をしています。
腱板断裂を悪化させない方法は何がありますか?
腱板断裂の手術にはどうしても踏み切れない。でも悪化して肩が上がらなくなったり、痛みがもっと悪くなるのは防ぎたい。これも誰もが持つ願いだと思います。
そういう意味で「腱板断裂を悪化させない方法」はとても気になりますが、筋肉というのは放っておいても縮もうとする性質があるので、完全に悪化させないというのは無理があると言えます。
また、同時に切れてしまっている筋肉は使うことができないので、だんだんと萎縮(細く、弱くなる)し、さらに脂肪浸潤(脂肪が入り込み、筋肉が硬くなる)を起こしてしまいます。これは腱板断裂している状態が長ければ長いほど進行していくものと考えられています。
ですから、可能であれば手術をするならある程度は早い方がいいと私自身は思っています。
しかし、それでも悪化のスピードを遅くする方法はきっとあるとも考えていて、それは一つは腱板断裂部に負担をかけないということ、そして、逆に断裂していない腱板部分は上手に使えるようにするということです。
この一見、相反することを同時に成し遂げることができれば、悪化のスピードは遅くなるのではないかと考えています。そのためには、日常生活やお仕事、スポーツ活動などで「痛みを感じる動作」は極力避ける(=腱板断裂部の負担を減らす)ことと、断裂した部位以外の腱板の弱い負荷でのトレーニングを地道に続ける(=断裂してない腱板部分を上手に使えるようにする)ということになります。
そういう意味では断裂している腱板はどの筋肉に相当するのか?(棘上筋なのか、肩甲下筋なのか、棘下筋なのか?というようなことです)を主治医に教えてもらい、それ以外の筋肉を緩やかに鍛えてみるのは試す価値があると思います。
腱板断裂の手術は夏と冬どちらに受けるといいですか?
腱板断裂の手術について、いつ受けるのがいいのか?という質問をいただくこともあります。
結論から言うと、可能な限り早い方がいいということになりますが、暑い夏がいいのか、寒い冬がいいのか?ということも気になるかと思います。
実際にはそれぞれメリット、デメリットがあります。夏は薄着で過ごせるので腱板断裂の手術後にも着替えが比較的楽に行えること、デメリットは汗を掻いたりして、かゆくなってしまったりしやすいです。冬はその逆で、着替えは少し大変ですが、汗を掻くことは少ないわけです。
ということで、夏を避けて半年待って冬にするとか、冬を避けて半年待って夏にするというような先延ばしはあまりオススメしません。その間に腱板断裂部が拡大してしまったり、筋肉が硬くなってしまうリスクの方が大きいと思います。
ただ同時に、腱板断裂自体の悪化のスピードはゆっくりであることが多いということはお話しました。ですから、何らかの事情で数ヶ月とか半年くらい手術を先延ばしにせざるを得ないとして、それが致命的な手遅れになることはかなり少ないということも事実です。
腱板断裂の原因の特定はできますか? 保険会社から聞かれたのですが。
腱板断裂、つまり切れてしまうわけですから、何かしら明かなケガのような原因、例えば、転倒して手をついてしまったり、肩を何かに強くぶつけてしまったり・・・なんてことを想像しますが、そういうケースは多くないわけです。
多くの患者さんは「特にこれと言って思い当たる節はないんですが・・・」というケースです。それでも切れている。
これは一つはご年齢で徐々に腱板が弱ってきて、すり減ってきて、切れてしまうケース。変性断裂と呼んでいますが、ご高齢の方のケガのエピソードがない腱板断裂のほとんどはこの変性断裂です。
しかし、何となくでもきっかけがある場合もあります。強く力が入ったり、転びそうになって手で支えたり、重いものを持ち上げたり・・・
そんなことで切れてしまうのか?と思われるかもしれませんが、変性断裂のように自然に徐々に切れることすらあるのが腱板ですから、ベースとして腱板が弱っていれば、十分にあり得ます。
とすれば、「何か」をきっかけに肩が痛くなって腱板断裂の診断になった場合は、その「何か」を原因と考えていいと思います。
特に原因が大事になってくるのは保険関係ではないかと思います。外傷でないと適用されない保険であれば、腱板断裂が自然と年齢から来る変性断裂では適用されなくなってしまいます。ですから、最初に医師から「痛くなった原因だったりきっかけはありますか?」という質問をされたときに、少しでも思い当たることがあれば伝えておくことは大事です。
あとになって「そういえば○○が原因かもしれません」とお伝えいただいても、最初のカルテにそれが記載されていないと、少し原因の証明力が落ちてしまうのではないかと思います。
さらに本音の部分で言えば、腱板断裂が外傷(ケガ)のせいなのか、変性(加齢変化)のせいなのかについて、確実に判別する術はわれわれも持っていません。総合的に判断するしかないというのが現状です。
まとめ
腱板損傷について基本的な知識(症状や痛みの特徴、テスト、MRI画像、保存治療、ストレッチ、テーピング、手術、リハビリなど)をお伝えいたしました。
参考になりましたら幸いに存じます。
ただ、結局「自分の場合はどうなんだろう?」ということが一番気になると思うんです。それについては実際にお話を伺って、診察をして、MRIなどの画像を拝見することが必要なのでお時間を作って受診いただければと思います。