外来のご案内
五十肩(四十肩)の症状チェックと治療法/やってはいけないことは?
はじめに
「四十肩だから放っておいても、いつか良くなるよ」 そんなことを言われたことはないでしょうか? そんなことを聞いたことはないでしょうか? この記事を執筆している整形外科医、歌島の外来には、そんなことを言われたけど、全然良くならない、むしろ、悪くなってきていると、お悩みの患者さんがたくさんいらっしゃいます。 当院においては肩関節、特に関節鏡手術を専門としている、わたくし、歌島大輔による外来があります。 ここでは、肩のトラブル(痛みや上がらないなどの可動域制限、力が入りにくいなどの筋力低下など)について多くの患者さんからご相談いただき、肩関節鏡手術も歌島個人の話で言えば、年間350件程度行っています。 外来に受診いただいた腱板損傷の患者さんには、出来る限り分かりやすい説明を心がけておりますが、それでも、診察時間が限られてしまう中では上手く伝わりきらないこともあります。 しかし、もともと私が運営している「すごいエビデンス治療 | 整形外科医 歌島大輔」というYouTubeチャンネルをご覧いただいた患者さんは、すでに基礎知識を入れて来られるので、しっかりと深くまでお伝えできている印象です。
https://www.youtube.com/playlist?list=PLmycMfBprBpNGk3Dg5-HMvpI9CM_P1JXa
そのため、当院のホームページにおいても四十肩・五十肩に対する基本的な知識を解説するページを用意いたしました。 できるだけわかりやすい内容で、かつ、詳しい内容を心がけておりますので、ゆっくり、繰り返しご覧ください。
また、さらに関連する情報や詳しい情報をお知りになりたい方はこちらのホームページもご参照ください。
→肩とスポーツの整形外科専門医 歌島大輔オフィシャルサイト五十肩(四十肩)とは?その原因は?
まず五十肩とか四十肩という病名について、説明させてください。 五十肩という言葉がどのように始まったのかについて、信原克哉先生の「肩 その機能と臨床 第4版」において考察されています。 遡って五十肩という言葉について調べてみると、「大田方」という福山の漢学者によって編集された俗語の集大成である「俚言集覧」に辿り着くと記されています。その「俚言集覧」は江戸時代の口語研究の資料として重宝なもので、二万四千の見出しの一つに五十腕というのがあるようです。最初は五十肩ではなく、五十腕だったようですね。 いずれにしても大切なのは、医学的な研究などによって出現した言葉ではなく、俗語として発生した言葉だということです。 それは現代でも変わらなくて、俗に言う「五十肩」でしかないということです。五十肩というのは、ご存じの通り、「五十歳代の人に多い肩の痛み」という意味しか持たず、その年齢が四十歳になれば四十肩と呼ばれるだけです。 一方で三十肩とか六十肩という言葉がないのは、やはり起こりやすさになります。後に、五十肩の正体についても解説してまいりますが、その五十肩が三十代では起こりにくいということは事実です。しかし、実は六十代では意外と起こっていたりします。なのに六十肩という言葉がないのは、おそらくですが、腱板断裂、腱板損傷という別の病気の可能性も高まってくる年齢だからではないかと考えています。 腱板損傷についてはこちらの記事をご参照ください。
五十肩に相当する医学病名は2種類
五十肩という言葉に医学的な意味はほとんどないわけですが、しかし、それだけ多くの人が悩む症状であり、それにはそれ相応の理由や医学的なメカニズムが存在します。 それを病名で表すと2つ。 ・肩関節周囲炎 ・癒着性肩関節包炎(凍結肩) という言葉になります。 ちょっと小難しい名前が出てきましたが、わかりやすく解説しますのでご安心ください。まず、肩関節周囲炎。これは名前の通り、肩の関節の周りに炎症が起こっているという意味です。これもまた、ザックリした病名ですよね。 この「周囲」というものを特定していくと、いくつかの病名がまた出てきます。一応、列挙しますが、あまり拒否反応を起こさないでいただければと思います。僕の考えではそこまで重要ではありません。 ・上腕二頭筋長頭腱炎 ・腱板疎部炎 ・腱板炎 ・肩峰下滑液包炎 ・肩甲下滑液包炎 ・烏口下滑液包炎 このように、肩関節の周囲には炎症が起こりやすい部位がたくさんあるんですね。 しかし、この炎症が「周囲」にとどまっている内は、意外と腕も上がるし、回る、夜も眠れないほど痛いわけではないという症状が多いです。 むしろ、腕が上がらない、回らない、夜も眠れないというような強い症状になってしまうのは、次の「癒着性肩関節包炎(凍結肩)」の状態に至ってしまっていることが多いです。そちらについて解説していきます。 凍結肩というのも、ある意味、俗語に近いような名前なんですが、英語で言うと、frozen shoulderとして、医学論文でも共通用語として使われている立派な病名です。 その意味は、凍結、つまり凍ってしまったかのうに動かせない肩、それが凍結肩なんですね。そして、その肩の中で何が起こっているかを示したのが癒着性肩関節包炎という病名です。 この病名を分解すると、「癒着」と「関節包」と「炎症」ですね。関節包というのは、肩に限らずですが、関節を包む膜のことを関節包って言います。そして、肩関節というのは、元来、人体で最も可動域が広く、それゆえ外れやすい(脱臼しやすい)という宿命を負っています。ですから、肩の関節包というのは、柔らかさと強靱さの両方が求められる、大変な役目があるんです。この特徴が、肩特有の五十肩を生み出す理由の1つなんだろうと考えています。
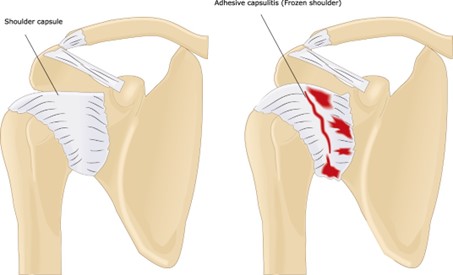
その関節包に何らかの原因で「炎症」が起こってしまうと、それは痛みとして表れます。その「炎症」は周囲と癒着をしていったり、カサブタのようにぶ厚く「肥厚」します。そうなると、肩は上がらなくなり、回らなくなります。つまり、可動域が狭くなるんです。これを医学的には「拘縮」と言います。 ちょっと凍結肩については骨太の解説になってしまったので、カンタンに言うと、肩関節包が炎症を起こして、癒着したりぶ厚くなった結果、動く範囲が異常に狭くなってしまう。これが凍結肩です。 こう見ていくと、五十肩の正体は ・肩関節周囲炎 ・癒着性肩関節包炎(凍結肩) という2つの病名で示され、それぞれを詳細に解説しましたが、 より重症なのは後者、「癒着性肩関節包炎(凍結肩)」だということがわかります。
通常は原因不明
五十肩の正体はわかったとして、では、その原因は?という疑問が湧くのも当然ですし、患者さんからも多いご質問です。肩関節周囲炎にしろ、癒着性肩関節包炎にしろ、炎症が最初だとして、なぜ炎症が起こるのか?ですよね。 しかし、現状、その原因はわかっていません。 日本整形外科学会のホームページの五十肩の解説によると、 「関節を構成する骨、軟骨、靱帯や腱などが老化して肩関節の周囲に組織に炎症が起きることが主な原因と考えられています。」 とされていますが、「老化」が原因ならば、ご高齢になればなるほど、五十肩の患者さんが増えそうなモノですが、そうではなく、四十歳〜五十歳代に多いという事実があります。 僕が暫定的に患者さんに説明することが多いのは、 「ご年齢と共に少しずつは確かに老化しますよね。でも、まだまだお若いので、肩はたくさん使うわけです。だから、老化と負担がちょうど良く、というか、ちょうど悪く、重なってしまっているのが、四・五十歳代ということなのかなと考えてはいます」 という言葉ですね。あくまで個人的な仮説でしかありません。 しかし、原因になりそうなエピソードがあるケースもあるんです。
外傷・ケガのせいで五十肩?

まず意外に感じられる人も多いのですが、ケガや強い力が加わったり、急に痛みが発生したりしたような、「強めのきっかけ」が原因の五十肩です。五十肩というのは特に原因がないことが多いですし、それが定義の1つに含まれることもあるので、ビックリされるのですが、全然少なくないんですね。 おそらくこの「強めのきっかけ」があった場合は2つのパターンがあり得ます。1つ目は気付かぬうちに五十肩が始まっていたパターンです。これが「強めのきっかけ」で気付くことになったということですね。 もう1つのパターンはその「強めのきっかけ」で何らかの肩の組織が損傷したケースです。これが例えば、腱板断裂になれば、完全に別の病名になってしまうわけですが、例えば、無理な動きで少し関節包が出血するくらいの損傷だった場合は、その小さな傷はなかなか検査でもわかりにくく、炎症として表れることがあります。小さな傷は時間とともに自然修復されることが多いわけですが、炎症は慢性化してしまうことがあります。結果、五十肩と同じ、肩関節周囲炎や癒着性肩関節包炎という状態になってしまうということは、意外と多い印象です。
ワクチンのせいで五十肩?
COVID-19の流行以降、ワクチンを肩の三角筋に筋肉注射する方が大幅に増えました。その結果、ワクチン後に痛みが出現したとおっしゃる患者さんが一定数いらっしゃいます。日本全国で大多数の国民がワクチンを受けているという事実と、五十肩がcommon disease(稀ではない病気)である事実を組み合わせると、偶然でも十分起こりうる話です。 しかし、一方で、 と呼ばれるワクチン接種後の肩の痛みの報告が増えています。この多くは筋肉注射が三角筋ではなく、その奥の滑液包に注入されてしまうことが原因と考えられています。日本ではその注意喚起が早期から行われたため、そういったリスクがある注射部位に注射されてしまうケースは相当に少ないはずです。 ですから、ワクチン後に痛くなった肩の痛みと言っても、三角筋の炎症は通常の反応として多くの人が経験するものですから、それとの区別が難しい中、なんでもSIRVAと診断してしまうのは正確性に欠けると考えています。当院の歌島の外来ではそのようなケースで適応があると判断すればMRI検査をいたします。多くの場合は典型的な五十肩の所見(後述)が見られます。一方で、誤って滑液包に注射薬が入ってしまって、炎症が長引いたり、拡がってしまった場合には、その滑液包に水が溜まるような所見が典型的です。僕の経験ではそのようなケースは極端に少ないです。
石灰のせいで五十肩?
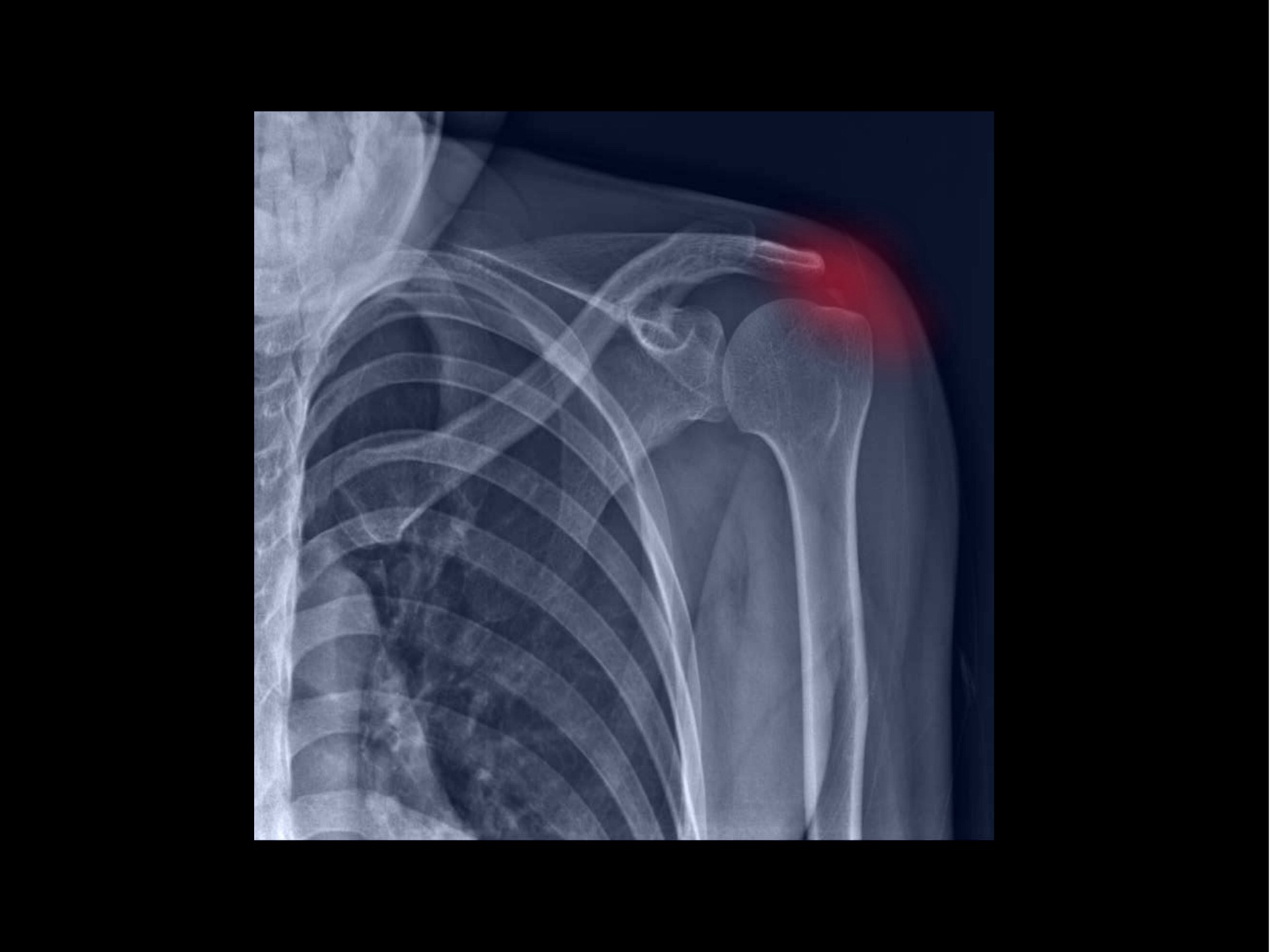
石灰沈着性腱板炎(石灰性腱炎)と呼ばれる病気で、腱板というインナーマッスルのスジにカルシウムの結晶が蓄積してしまうことがあります。これはレントゲンで確認できるので、整形外科にいって、「石灰がありますね」という説明を受けた方もおられるかと思います。 しかし、レントゲンで石灰があれば、すべて石灰沈着性腱板炎で良いのかと言うと、そうではありません。石灰は関係なく、もしくは、きっかけでしかなく、肩の痛みや動きの悪さの原因は関節包にあるケース、つまり五十肩が起こっているケースがあります。 このようなケースでは石灰の近くに注射するような石灰沈着性腱板炎の治療をしても改善しないことがあります。 そのため画像診断に頼り切らない診断が必要になります。
もやもや血管のせいで五十肩?
五十肩、それも凍結肩の関節包は炎症を起こしていることをお伝えしました。炎症というのは、目の充血などがイメージしやすいかもしれません。本来白い、結膜が赤くなりますよね。これは血管が拡張して、血液の赤みなわけですね。 そして、この凍結肩の関節包は血管が拡張するだけでなく、異常な血管「もやもや血管」が増えていることが知られています。そして、この血管に対する治療として運動器カテーテル治療というものが行われることがあります(保険適応ではなく、限られた施設でのみ受けられます。)。 これは、もやもや血管が原因だから、この血管を処置しないと凍結肩が治らないという意味ではありません。むしろ、炎症の1つの機序、メカニズムとしてもやもや血管があると捉えています。そして、後に述べるように、炎症に対する治療は他にもありますし、また、拘縮してしまった状態では炎症を抑えても可動域は改善しませんから、本質的な治療でもありません。 以上より、僕の診察において、積極的にもやもや血管に対する治療を推奨することはほとんどありません。
五十肩になりやすい人の特徴

まず代表的なリスクが糖尿病です。糖尿病は特にコントロールが悪いと重症化しやすいことが知られています。2017年の論文(1)では、血糖コントロールの指標の1つである累積ヘモグロビンA1cという指標が高いと、重症化する傾向が強まると報告しています。逆に糖尿病の診断がついていない、重症凍結肩の患者さんが手術前の採血検査をすると、糖尿病が見つかるというケースもあります。 もう1つ、内科的な疾患で関連があるのが甲状腺の病気です。こちらの2017年の研究では甲状腺機能低下症の重症度が高まると、凍結肩が重症化しやすく、また、両肩とも凍結肩になってしまうリスクが増すと報告しています。 このように糖尿病と甲状腺疾患は肩の問題(五十肩と腱板損傷)に関連が深いことは知られていますが、一方で、よく言われる、肩こりとの関係やデスクワークなどとの関係は明らかにされていません。 (1)Justin H Chan et al. J Shoulder Elbow Surg. 2017 The relationship between the incidence of adhesive capsulitis and hemoglobin A1c (2) Marcio Schiefer et al. J Shoulder Elbow Surg. 2017 Prevalence of hypothyroidism in patients with frozen shoulder
五十肩の症状チェック法
それでは、あなたの肩の症状が五十肩、凍結肩なのかどうか、その重症度はどのくらいなのかどうかをチェックしてみましょう。 大原則として、症状のセルフチェックだけで診断がつくことはありません。診断という治療において大切なスタートラインは医師が行なうべきものですので、一度も受診されたことがない方はお近くの整形外科を含め、受診をまずご検討いただきたいですし、重症かもしれないとご不安に感じられた方は当院、歌島の外来受診をご検討ください。
どこが痛いかチェック【疼痛部位】
まず痛みを感じる部位です。これは実は大雑把な把握で十分です。なぜなら、五十肩自体が大雑把な病名ですから。そして、肩の痛みの症状の特徴として痛みを感じる部位がピンポイントで問題がある場所であるとは限らないということがあります。これは僕の経験的な話でしかありませんが、五十肩と言っても肩の前が痛い人、後ろが痛い人、外側が痛い人、腕が痛い人と様々です。 しかし、さすがにこの部位は別の問題を考えたいというのが、肩甲骨の痛みです。画像で言うと、このような

部位が痛い時は肩甲骨周囲筋の問題を考えるべきで、五十肩の痛みではない可能性が高いです。要は「肩こり」やその延長線上の痛みの可能性がある高い痛みの部位だということです。 もちろん、肩こりがありつつ、五十肩ということもありますので、肩関節周りの痛みもないかどうかは注意が必要です。
どこが痛いかチェック【疼痛部位】

次に痛みが出る動作、もしくは痛みが増す動作チェックです。一番典型的なことは、あらゆる方向に動かして痛いという状態です。これはなぜそうなるかと言えば、関節を取り巻く関節包が全体的に炎症を起こしているからですね。つまり、凍結肩や癒着性肩関節包炎では、どの方向に腕を持っていこうとも痛みが出たり、増したりします。

そう考えると、とっても重症感が強いですよね。そうなんです。五十肩も凍結肩に至ると、かなり症状は強くて、お辛い状態なのです。それに対して、世間一般では「五十肩は軽い症状」だとするイメージがあって、このイメージと実際の症状の乖離がさらに患者さんを苦しめてしまうことがあります。 一方で、ある一部の動きや力の入れ方でのみ痛い場合は肩関節周囲炎で、どこかにピンポイントの炎症があるケースが考えられます。例えば、上腕二頭筋長頭腱炎であれば手のひらを上にして腕を挙上(肩関節前方挙上)していくと痛みが出ることが多いですし、腱板炎であれば、腕を外転(外から上げていく)する動きで捻りを加えると痛みが出ることが多かったりします。 頻度は高くないですが、これら、肩を動かしたときに、どんな動かし方をしても痛くない、もしくは痛みが変わらない場合は、そもそも原因が肩以外にあるという可能性も考えないといけません。その場合の多くは、ヘルニアなど首に問題があって、肩を支配する神経が刺激されている状態を考えたりします。この場合は肩を動かしても痛みは増えないが、首を動かすと痛みが走るというようなケースが典型的です。
どのくらい動くかチェック【可動域】
次に可動域のチェックです。肩関節周囲炎で一部だけピンポイントに炎症があるというような状態では肩関節の可動域(腕を動かせる範囲)はあまり狭くなりません。 しかし、凍結肩に至ると、先程同様、典型的にはあらゆる方向に制限がかかります。前から挙げようにもいわゆる「前ならえ」状態から挙げられなかったり、背中に手が回らないということが多いです。このような全方向性の可動域制限(あらゆる方向に動かせる範囲が狭くなっている=痛くない方の腕の動く範囲と比べてみてください)は凍結肩に典型的な状態です。 もちろん、五十肩の重症度によって、一部の動きだけ制限されることも少なくないので、あくまでも典型的な症状をお伝えしたと考えてください。
五十肩はレントゲンでわかる?検査法
次に五十肩の検査方法です。画像検査で五十肩と診断できるのか?ということについて解説していきます。
五十肩のレントゲン検査
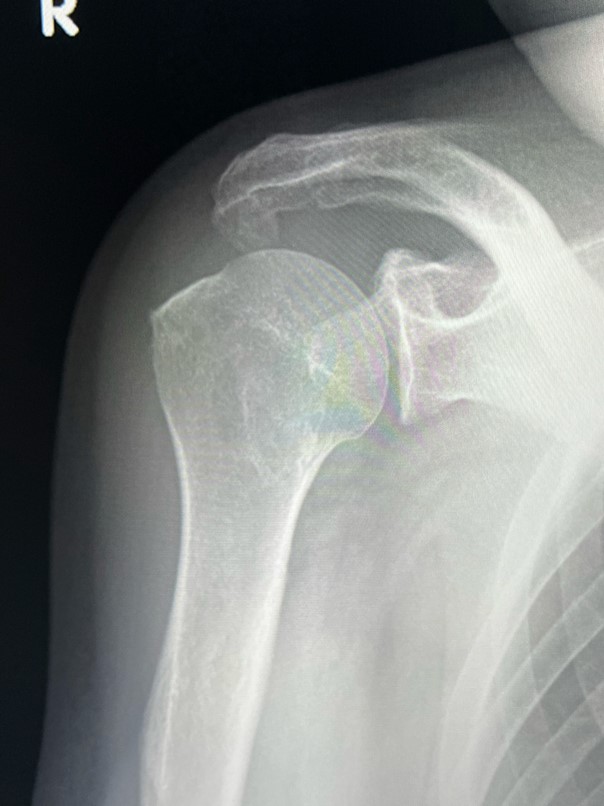
まず整形外科で行われる基本検査「レントゲン(単純X線検査)」。この検査では五十肩特有の所見はほとんどありません。むしろ、「レントゲンに異常がないから五十肩だね」という説明を受けることもあるかと思います。 なぜなら、五十肩で炎症が起こる部位は関節包にしろ腱にしろ滑液包にしろ、レントゲンに写らない部位だからですね。 しかし、撮像する意味がないわけではありません。五十肩以外の疾患がないかをチェックすることができます。その代表として2つ。 石灰沈着性腱板炎で認められる腱板の中の石灰はレントゲンに写りますし、また、軟骨がすり減ってしまう変形性肩関節症もレントゲンで判定できます。
五十肩の超音波(エコー)検査
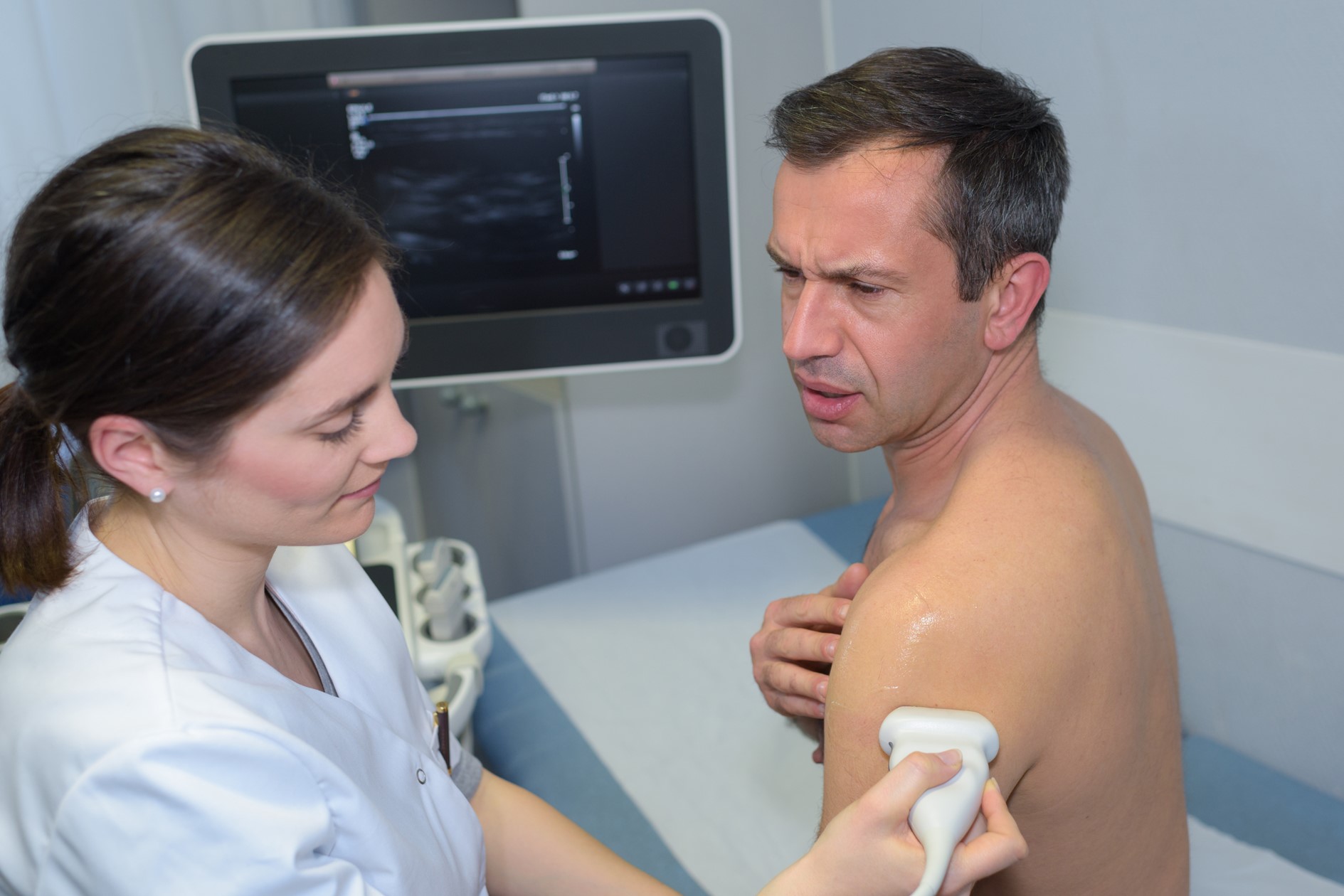
次に最近、行われることが多くなっているのが、超音波(エコー)です。体の表面に超音波プローブ(探触子:超音波の出る器械)をあて、体内の臓器からはね返ってくる超音波を画像として映し出します。昔から心臓など内臓の検査で使われてきましたが、整形外科領域では骨で超音波が完全に跳ね返ってしまうので、なかなか使える画像が描出できずに実用的ではありませんでした。しかし、機械の発達やスキルの発達で、かなり検査として価値ある画像が得られるようになってきています。 それも肩は腱板断裂にしても、五十肩にしても、骨ではなく、関節包や腱のようなレントゲンに写らない部分の異常が中心になるので、超音波はかなり有用です。 しかし、注意が必要なのは、超音波はプローブの当てる位置と角度で得られる画像が全然異なってきます。ですから、検査する医師がどれだけ肩について深く理解しているかで検査精度が大きく変わります。 五十肩でもわかりやすいのは肩の前方にある「腱板疎部(けんばんそぶ)」という場所の変化です。炎症が強いときは血管が増えていますので、超音波のドップラーと呼ばれる描出方法で異常な血管が増えていることが見られます。また、炎症の結果、腱板疎部がぶ厚く変化していることも超音波で描出可能です。
五十肩のMRI検査
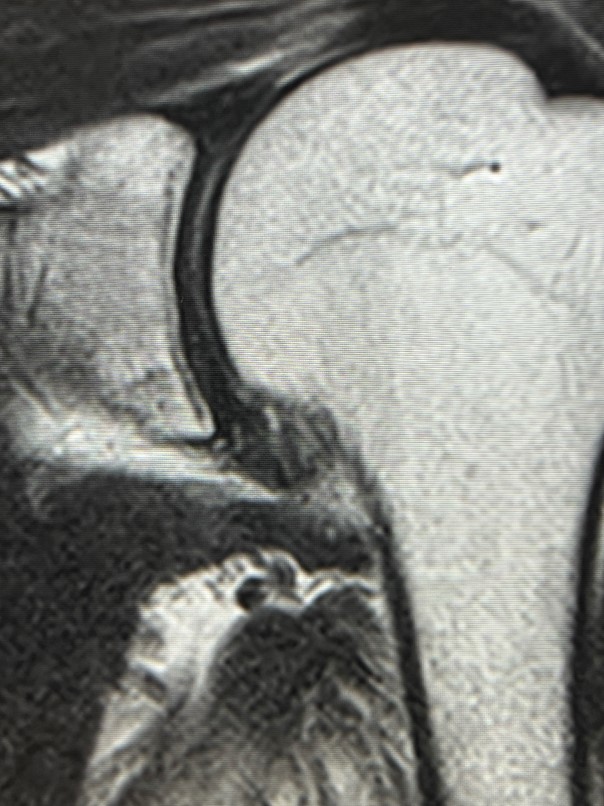
さらに骨も関節包も腱板もすべてが隅々まで見られるという意味ではMRIが最も診断的価値が大きい検査です。それゆえ、時間もかかるし、費用もかかるので、MRIまでお撮りするかはケースバイケース、相談が必要です。 しかし、当院の歌島の外来においては、ある程度の重症の患者さんが多くいらっしゃるのでMRIをお撮りするケースが多いのは事実です。 腱板断裂がないか、腱板炎はあるか、関節包の炎症具合はどうか、関節包はぶ厚くなっているか、関節唇という関節の縁取りの損傷はないか、水はどの辺りに多く溜まっているか・・・などなど、本当に多くの情報を与えてくれます。
五十肩のCT検査
五十肩の診断目的にCTを撮ることは基本ありません。整形外科でCTをお撮りする場合の目的の大多数は「骨をレントゲンより詳しく見たい」という場合です。レントゲンで骨折があるように見えるが、ハッキリしないときや、骨折の手術前に骨折部位を詳細に確認する時などが典型的です。 肩においては手術前には基本的には撮影しています。肩の内視鏡手術の時に、余計に出っ張ってしまった骨(骨棘:こつきょく)を削ることがあるのですが、その確認などが目的です。
五十肩で二の腕が痛い原因と対処法

かなり頻繁にいただくご質問に「五十肩って言われたんですが、痛いのは肩じゃなくて二の腕なんですよ」というお話があります。たしかに二の腕に痛みを感じておられるようなんですが、痛みが出たり、増したりするのは、やはり肩関節を動かした時なんですね。ここでも、この「どうしたら痛いかチェック」は大切です。 さらに、二の腕が痛いとおっしゃる方、MRIなどを撮ったときに、その痛い二の腕も一緒に写っていることも多いのですが、炎症も損傷も何も起こっていないというケースがほとんどです。 以上より、「肩を動かして二の腕が痛い」という場合はやはり「肩に問題がある」と考えるべきと、いつもお伝えしています。なぜ肩に問題があるのに二の腕に痛みが出るのかというメカニズムはまだ明らかにされていません。私が有力視しているのは、1つは肩の周りには神経が張り巡らされているため、肩の炎症によって末梢の皮神経という細い神経が圧迫されたり刺激されたりするというメカニズム。もう1つはシンプルに筋緊張が波及しているというメカニズム。肩こり、腰痛なども筋緊張がメカニズムの1つとして起こっていますから、痛みの原因としてもあり得るわけです。 しかし、いずれにしても、「肩の問題」を解決しさえすれば、二の腕の問題も解決することが多いというのは私の経験的には言えますので、肩に関しては前述の通り、痛い部位を神経質に考えるよりも、「どうしたら痛いのか」や「どのくらい動くか」ということを重要視して、治療していきたいと考えています。
五十肩の治療法
では、いよいよ、五十肩の治療法について解説を加えてまいります。ここまでお読みいただいたということは、それだけ真剣に今の肩の症状と向き合っておられる証拠だと思います。ぜひ、その想いに応えられるような内容を記していきたいと思います。
五十肩に効く薬【飲み薬】
まずは最も一般的と思われる「飲み薬(内服薬)」について解説いたします。飲み薬のメリットとしては、 1.飲むだけでいい 2.胃腸を通して血液中に効率的に吸収される 3.量の細かい調節も可能 という点です。 一方でデメリットとして、 1.胃腸への副作用に注意が必要 2.血液中に移行するため全身の副作用の注意が必要 3.医師の指示通り飲まないケースが起こりえる などが考えられます。 ちなみに、デメリットの3番については、医師が指示・許可していないのに、定められた用量より増やすことは絶対にしてはいけません。副作用で身体を壊してしまう可能性が高まります。逆に減らすということについては、薬においては許容されたり、積極的に減らしていきましょうとお伝えすることもあるので、主治医にご相談ください。ただ、急にやめてはいけない薬もありますので注意が必要です。
ロキソニン・セレコックス・ボルタレンなど
これらは消炎鎮痛剤と呼ばれ、一般には「痛み止め」と言われます。炎症を抑える代表的な薬として「ステロイド」がありますが、この消炎鎮痛剤はステロイドではありません。ですから、「非ステロイド系消炎鎮痛剤」という分類になります。 現在、最も一般的な「痛み止め」ですが、五十肩の痛みに対しても処方されることが多いです。炎症を抑えるというメカニズムはあれど、この薬を飲むことで早く治るというエビデンスはありませんので、単純な「痛み止め」として使用することを推奨しています。 「痛み止め」の使い方として、いつも推奨しているのは、「睡眠に影響が出る痛み」「リハビリなどに支障を来す痛み」があれば、使うという基準です。こういった基準を示さないと、患者さんによっては痛みがある以上は延々と飲み続けてしまうこともあれば、痛みが出るのが怖くて予防的に飲んでしまう人もおられます。 どんな薬も副作用がない薬はありません。この「非ステロイド系消炎鎮痛剤」は胃潰瘍など胃腸が荒れてしまうリスク、腎臓の機能が落ちてしまうリスクなどが有名です。
アセトアミノフェン(カロナールなど)
「非ステロイド系消炎鎮痛剤」と同様、「痛み止め」として使われることが多いのがアセトアミノフェンです。こちらは炎症を抑えるというメカニズムはほとんどなくて、より、単純に「痛み止め」という効果があると考えてください。 副作用は稀に肝臓の機能が低下してしまうことがありますが、「非ステロイド系消炎鎮痛剤」に比べて副作用リスクが低いことが知られています。
トラマドール製剤
トラマドール製剤は商品名で言うと、トラムセット(アセトアミノフェンとの合剤)、トラマール、ワントラム、ツートラムなどがありますが、こちらも「痛み止め(鎮痛剤)」です。 トラマドールは「オピオイド鎮痛薬」に分類されます。 強オピオイドと呼ばれる強い薬にはモルヒネなどがあり、依存性が強いため医療用麻薬に分類され、規制されています。 しかし、トラマドールは依存性が低いため医療用麻薬として規制されているわけではありません。そのため、比較的頻繁に通常外来で処方されることが多いです。 しかし、オピオイド鎮痛薬ではありますので、副作用リスクは低くありません。代表的なのは眠気、吐き気、便秘があって、かなり高頻度に起こります。しかし、それぞれ対症療法や飲むタイミングの調整などで副作用がコントロールできれば、継続できます。当然、重度の副作用になると中止するしかありません。 しかし、このトラマドール製剤は急に中止するのではなく、徐々に減らしていくことで離脱症状を防いでいく必要がありますので、常に主治医との相談が必須です(あらゆる薬がそうですが)。
神経障害性疼痛治療薬
一般的に五十肩は神経障害ではありません。ですから、安易に五十肩に神経障害性疼痛治療薬(リリカやタリージェなど)を処方することが正しいことかというと疑問です。 しかし、後に述べますが、五十肩に対する肩甲上神経ブロックの効果を示す研究が増えてきています。つまり、五十肩の痛みや症状において、神経が関与している可能性は低くないんですね。ですから、第一選択にはなりませんが、神経障害性疼痛治療薬を積極的に処方される先生もおられます。 神経に作用する薬ですから、眠気やふらつきなどの副作用には特にご注意ください。 このタイプの薬もやめるときは徐々に減らしていくべき薬ですのでご注意ください。
五十肩に効く薬【貼り薬】

こちらもかなり一般的な処方薬ですね。外用薬、用は湿布です。塗り薬も同じように皮膚から浸透させる外用薬です。
深くまでの浸透は厳しいか
外用薬というのは皮膚から浸透させる薬ですが、一方で、皮膚というのは外敵から身体を守る、とっても強靱なバリアの役割をしてくれています。この役割があるから、そこら中に存在するウイルスや細菌がそう簡単には体内に侵入できないわけです。 しかし、ということは、薬だって、そんな簡単には身体の中に入っていかないということです。ですから、湿布や塗り薬は一般的にはあんまり身体の奥深くには到達しにくいと考えてください。そうなると、凍結肩のように肩の中でも深い「関節包」にまで炎症が及んでいる場合の湿布や塗り薬の効果は限定的だと考えるべきで、私も積極的に処方することはありません。
「貼る飲み薬」と称される湿布
それにも関わらず、薬理学の進歩によって、身体の中、特に血液中に十分に浸透する薬が開発されてきています。今までの湿布と違って、飲み薬に匹敵するくらいに血液中に吸収されるので「貼る飲み薬」と言われるわけです。商品名で言うと、現時点ではロコアテープとジクトルテープという商品名の湿布があります。 血液中に吸収されるということは、相応の副作用リスクがあるということは大事なポイントですし、使用量も、より厳格に枚数が決まっていますので注意してください。
五十肩の注射
次に注射ですね。ここでは「点滴」などの血管の中に薬を届ける注射ではなく、関節やその周囲に薬を届ける注射が適応になります。 このタイプの注射のメリットは、 1.患部にダイレクトに薬を届けられる 2.血管の中にはそんなに多く入らない 3.それゆえ、強い薬を副作用少なく届けられる それに対して、デメリットは 1.注射する部位が異なれば効かない 2.シンプルに痛い 3.化膿(細菌感染)などのリスクがある ということです。
ヒアルロン酸
まずヒアルロン酸ですね。整形外科の注射と言ったら、このヒアルロン酸を想像される方も多いです。俗に言う「関節の潤滑油」ですが、もちろん「油」ではありません。 薬の作用としては弱いですが炎症を抑える効果があります。 薬の効果としては弱いですが、副作用も弱いので、ある程度、頻繁に回数を多く打つ事も可能です。
ステロイド
ヒアルロン酸に比べ、炎症を抑える効果がとても高いのがステロイド剤です。ステロイドの注射薬は白く濁った懸濁性ステロイドと、透明な水溶性ステロイドがあり、懸濁性の方が注射部位にとどまりやすいので効果が高いと考えられています。 一方で長く注射部位にとどまるということは、その部位への副作用も強くなりやすいわけです。「ばね指」という手の腱鞘炎がありますが、この手の腱鞘炎にも懸濁性ステロイドがよく効きます。しかし、ばね指に対してステロイドを頻繁に打ってしまうと、腱が断裂してしまうという副作用のリスクがあります。 ステロイドの副作用として組織の脆弱化(もろくなる)ということが原因とかんがえられていますが、それ以外にも感染(化膿)や血糖値上昇、軟骨のすり減りなどのリスクがあります。 そのため、あまり頻繁に高回数、打つような注射ではありません。当院、歌島の方針としては、「リハビリができない程の痛み」「睡眠不足になるほどの夜間痛」が注射をご提案する基準にしています。 また、ステロイドに関しては内服薬(飲み薬)で処方される先生もおられます。この場合は少量を短期間限定で使用するということが大事です。内服薬は全身に回りますから、大量に長期間使用すれば、本当に多くの副作用が起こりえます。 内服や点滴など全身投与したステロイドの副作用としては、免疫力が低下するため感染症にかかりやすくなったり、糖尿病、高脂血症、高血圧などのリスクが高まり、胃潰瘍なども起こりやすくなります。さらに、骨粗鬆症も起こりますし、満月様顔貌という顔のむくみ、うつ病などの精神症状、他にも白内障、緑内障などの目の問題など、多岐に渡ります。
トリガーブロック(トリガーポイント注射)
次にトリガーブロック注射という、昔から整形外科で行われる注射があります。筋肉の硬結(コリが強い部分)や、圧迫すると痛みが放散する部位に対して、局所麻酔薬(時にステロイド混合)を注射します。 五十肩にはあまり効果的ではなく、肩こりなど筋肉の緊張が原因とかんがえられる病態に対して、昔から好んでされる医師も多いです。
ハイドロリリース
ハイドロというのは「水」という意味、リリースというのは「解放」とか「剥離」という意味です。一般的な言葉になりつつある「筋膜はがし」をちゃんと注射で水を注入して、本当にはがそうというコンセプトの治療です。 しかし、まだまだエビデンスを蓄積中の治療で、効果は定かではありません。 そのような治療が整形外科で最近、行われることが増えている背景には、その「安全性」があります。生理食塩水(わずかに局所麻酔薬を混合することもあります)を注入するだけですから、副作用はかなり考えにくいわけですね。 ですから、医師の診断と説明に納得され、その医師から提案があった場合には検討しても良いかもしれません。しかし、私、歌島は行っておりません。
肩甲上神経ブロック
ハイドロリリース注射がまだまだエビデンスが不足していると言いましたが、少し研究が進んでいるのが五十肩(凍結肩)に対する肩甲上神経ブロック注射です。 神経ブロック注射というのは、メカニズム、概念としては、その痛みを発している元の神経を麻痺させる局所麻酔薬を注射することで一時的に神経の機能を停止させます。これを「神経を少し休ませてあげる」と表現します。また、その神経の周りに強くはないかもしれませんが、炎症が起こっていることもあり、ステロイドを混合して注射をして効果が上がるという報告もあります。 例えば、2021年の五十肩に対する肩甲上神経ブロックの有効性を示したレビュー(3)には、関節内注射3回より肩甲上神経ブロック1回のほうが速く大きく効いた(どちらもステロイド+局所麻酔)とする研究や関節内注射(ステロイドあり)とブロック(局所麻酔薬のみ)で同等の効果だったとする研究があります。 (3)Christopher M Jump et al. JBJS Rev. 2021 The Impact of Suprascapular Nerve Interventions in Patients with Frozen Shoulder: A Systematic Review and Meta-Analysis
五十肩にも手術はある!
病院で行われる治療の最終手段としては、やはり「手術」になるかと思います。しかし、「五十肩で手術?」と疑問に思われた方もおられるかと思います。でも、あるんです、実際は。今現在、主流となっているのは2種類の手術です。それぞれについて解説いたします。
サイレントマニピュレーション
まずはサイレントマニピュレーションです。これは別名、「非観血的関節授動術」といいますが、一般的なイメージのように皮膚を切って行う手術ではありません。つまり、傷はできませんし、一般的には入院も必要ありません。外来診察室の中で完結できる治療です。それゆえ、普及が進んでいます。 これは肩の感覚を支配する神経をまず麻酔薬で麻痺させます。これは超音波を用いて首の近く、もしくは鎖骨の近くの神経周囲に注射をしていきます。その結果、痛みが抑えられ、ある程度、肩を無理矢理動かしても痛くない状態を作ります。痛くないから、静かに処置が行われる、そのため「サイレント」と言うのかもしれません。 しかし、本当にサイレントでいけるかは主治医の神経ブロックの「腕」や患者さんの麻酔の効きやすさなどで変わってきます。 そして、硬くなった肩関節を無理矢理(と言っても戦略的に)動かして、可動域を拡げる(マニピュレーション)わけですね。このときに、関節包が「ちぎれる」音がすることが多いです。ブチッと。 そうなんです。関節包がちぎれるんですね。これを患者さんへのイメージ操作で「癒着がはがれる」と表現される先生がおられますが、そんな生半可なことではありません。凍結肩の関節包は癒着しつつも、何倍にもぶ厚く硬くなっているので、剥がれるのではなく「ちぎれます」。 さらにどこで「ちぎれるか」ということについて、2016年の研究ではサイレントマニピュレーション後のMRIを調査されています。結果、 ▶HAGL病変のように上腕骨側で関節包が剥離しているパターン(50%) ▶関節唇損傷(13.3%) という結果です。どちらも、肩関節が脱臼してしまった時に起こる損傷です。このように「どこでちぎれるか」ということもコントロールが難しいサイレントマニピュレーションは簡便な治療ではありますが、骨折や腱板断裂のリスクもあり、私は行っておりません。 Hideyuki Sasanuma. J Shoulder Elbow Surg. 2016 Magnetic resonance imaging and short-term clinical results of severe frozen shoulder treated with manipulation under ultrasound-guided cervical nerve root block
関節鏡下関節包リリース(関節鏡下授動術)
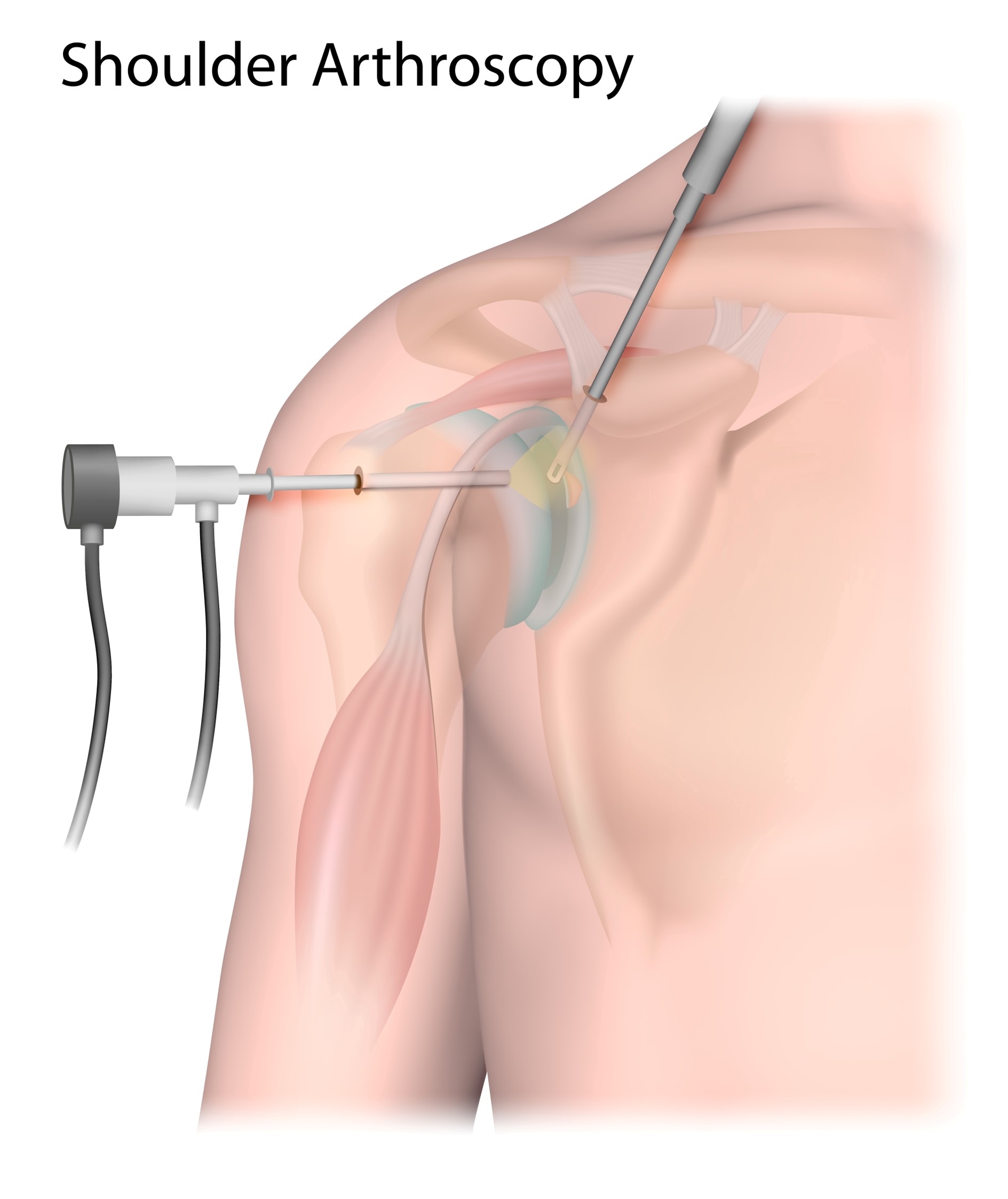
サイレントマニピュレーションではなく、私が行っているのは、こちら、関節鏡での手術です。個人的には上記のような理由などで、こちらが肩関節にとって望ましい処置と考えて、こちらしか行っておりませんが、これはまだ医師によって意見が分かれます。 最終的に、どの治療を選ばれるかは患者さんのお考えによりますが、専門的な情報はこのような記事や医師に直接聞かれるなどして、ご判断ください。 関節鏡手術というのは皮膚に小さな指が入らない程度の皮膚切開から、関節鏡という筒状のカメラを挿入して、手術処置を行います。関節包リリースは炎症している部位をクリーニングしつつ、関節包が烏口突起に癒着している部位を烏口突起から剥離し、さらに、関節唇の外側で関節包に切れ目を入れます。これによって、可動域が拡がります。 サイレントマニピュレーションと違って、外来診察室でできるわけではなく、多くの場合は入院や全身麻酔を要します(日帰りで神経ブロックのみでされている施設もあります)。その分、丁寧に関節包の適切な部位に切れ目を入れることができたり、炎症している滑膜をクリーニング(滑膜切除)することができます。 このような違いを考えて、私が行っているのは関節鏡手術であるということです。vv
五十肩のリハビリ・ストレッチは?
次に五十肩の治療において大切なリハビリ・ストレッチについてです。五十肩、それも凍結肩は関節の可動域が狭くなってしまうわけですが、それならばストレッチをしましょうということになるわけですね。 ちなみに厳密にはストレッチというのは「伸張する」という意味で、筋肉を伸張させることを言います。それに対して、凍結肩のストレッチは関節包を伸張させることになるので、厳密にはストレッチではなく、関節可動域訓練となります。 しかし、いずれにしても、硬くなって狭くなった方向に力を加えていくことで伸ばしていくことになるので、一般的にイメージされているストレッチと大差ありません。
病院での通院リハビリ
病院では通院リハビリテーションを行うことができます。まず大きく分けて、いわゆる「電気治療」や「マッサージ」のような筋緊張をほぐすタイプの治療があります。こちらは物理療法と言われることが多いわけですが、このリハビリの効果は大きくありません。特に凍結肩にまで至ってしまった状態で筋緊張だけほぐれたとして、本質的な改善は見込めません。 病院・クリニックのリハビリテーションで本質的なものは、理学療法士・作業療法士が行う可動域訓練です。専門家が実際に腕や肩に触れながら、動かす方向をコントロールして、動かせる範囲を拡げていこうとするリハビリテーションです。 歌島の個人的な考え方としては、この通院リハビリはそこまで推奨しておりません。その理由は2つあります。1つは毎日通院リハビリをすることは現実的ではないということです。それは病院の予約枠の問題もあれば、患者さんの予定もあるでしょう。しかし、可動域を拡げていくためには最低でも毎日、刺激を加える必要があると考えられます。それどころか、一般的なストレッチ効果は数時間で消失する傾向があると言われているので、1日に数回リハビリすることが望ましいわけですが、それは入院してない限りは無理な話です。もう1つの理由はいくら専門家と言えど、患者さんの痛みを感じることができないということです。結果として、リハビリの強度が強すぎて痛みが増してしまうリスクと、それを怖れて、リハビリの強度が弱すぎて効果が出ないという可能性があるわけです。つまり、ちょうど良い強度のリハビリが難しいということです。
自宅でのセルフリハビリ
そこで推奨しているのが自宅でのセルフリハビリです。これであれば、毎日、それも1日に数回することもできますし、自分で感じる痛みに従ってリハビリ強度をコントロールすることができます。 そのリハビリ強度の目安は「痛みが翌日まで響かない程度」といつも表現しています。 実は、2004年に発表されたRonald L Diercks先生らの研究によると、凍結肩患者さんに対して、自宅で「痛みのない範囲での運動療法」を行ってもらった無痛運動グループと、「痛みの我慢できる範囲内でできるだけ強い運動療法」を行ってもらった運動強行グループでは、無痛運動グループの方が治りが良かったとのことです。 ここからは歌島の経験も含めた推測ですが、最も適切なリハビリ強度は「無痛」と「痛みの我慢できる範囲内でできるだけ強い運動療法」の間にあると思います。 ですから、多少は痛くてもストレッチして、でも、痛みが翌日まで響かない程度に抑えるというニュアンスをお伝えしています。 具体的なストレッチの方法は多岐に渡りますが、まず大原則として、基本の3方向の可動域を拡げていくことを考えてください。この基本の3方向は以下です。 ・前方挙上(前から腕を上げていき、バンザイまで) ・外旋(小さく前ならえ状態から、肘を固定して手を外に持っていく) ・内旋・結帯動作(手を腰から背中へ回していく)
前方挙上ストレッチ

外旋ストレッチ

内旋・結滞ストレッチ

(6) Ronald L Diercks, et al. J Shoulder Elbow Surg. 2004 Gentle thawing of the frozen shoulder: a prospective study of supervised neglect versus intensive physical therapy in seventy-seven patients with frozen shoulder syndrome followed up for two years
五十肩を一瞬で治す方法
この見出しは医師がつけるべき見出しではないかもしれません。しかし、ある検索エンジンの検索窓に「五十肩」と入れると、次に「を一瞬で治す方法」という言葉のサジェストがあったんです。これって、多くの人が「五十肩を一瞬で治す方法」で検索している証拠なんです。 となると、この方法を欲している人が多いことになります。もちろん、そんな夢みたいな方法があれば、当然ご紹介しますし、なにより、日本中の五十肩患者さんがいなくなりますよね。でも、こういう言葉で検索する人が多いことがわかると、それを逆手に取って、そういう人を欺くかのように医学的根拠がない「一瞬で治す方法」を発信する人が出てくることが予想されます。 そうなってはいけませんので、この方法についても少し解説させてください。
一瞬では治らないけど、早く治す方法なら
まず一瞬で治す方法など、あるわけがありません。言うまでもありませんね。しかし、一瞬で治ったかのように一気に可動域が拡がるのは、先ほども解説した手術です。サイレントマニピュレーションもうまくいけば、そのように感じることもあるでしょうし、肩関節鏡手術では毎回、周りの人が驚くほど、手術前後で可動域が異なります。 しかし、この重症五十肩を最も早く治せると思われる手術だって、術後のリハビリテーションが大事です。手術して終わりではありません。そういう意味では、やはり「一瞬」では全然ありません。 また、激痛もステロイド注射や肩甲上神経ブロックで痛みが引くことはありますが、「一瞬で治る」というほどのインパクトはないことが多いです。また、関節包が硬くなった拘縮(可動域制限)は注射では改善しません。 そういう意味では「一瞬で治す方法」という言い方はあらゆる治療で不適切ですが、あなたの五十肩の状態をしっかり把握した上で、適切な治療法を選択することが、最も早く治す方法だろうと考えます。
五十肩なんて放っておいても「いつか治る」は本当か?
よく言われるのは、「五十肩はいつか治るから、放っておいてもいい」ということです。確かに五十肩という幅広い疾患概念の中で、比率で言えば、圧倒的に軽症の人が多いんです。ですから、そう思ってしまう、そういうイメージを持ってしまう人がおられるのは仕方ありません。しかし、このイメージが、重症の患者さんを苦しめます。 2020 年の論文では、五十肩(凍結肩)の保存治療(手術しない治療)の患者さんの満足度を調べています。それも2年以上経過した患者さんのみが対象で、平均3.5年での結果でした。その結果が ▶非常に満足 43.2% ▶満足 29.1% ▶まあまあ 15.8% ▶不満足 8.5% ▶非常に不満足 3.4% この結果を見て、「五十肩はいつか治る」なんて言えるのかということです。さらに放っておいたら、もっと結果は悪かっただろうと推測できますよね。 (7)Du Hwan Kim et al. J Orthop Sci. 2020 Is frozen shoulder completely resolved at 2 years after the onset of disease?
五十肩でやってはいけないこと
最後に五十肩でやってはいけないこと、というテーマで解説します。逆に言うと、このテーマを押さえることで、良い治療経過を辿りやすくなるとも言えます。
まったく動かさないこと
まずは「完全安静」です。これは医師や治療家の指導に問題があるケースが多いです。「肩に炎症が起こっているから、動かしてはいけないよ」という指導があるんですね。この指導は雑な指導です。 本来は「肩に炎症が起こっているから、炎症が悪くならないように、拡がらないように、できるだけ痛みが出る動作を避けましょう」と指導すべきと考えます。 この2つの指導って、患者さんの行動が全然変わりますよね。我々、医師の説明の重要性は日々、痛感しております。 この雑な指導のために「まったく動かさなくなった」患者さんに起こるリスクが高まるのは肩の拘縮です。凍結肩に悪化してしまうと言ってもいいです。
リハビリを頑張りすぎること
しかし、もう1つ、真逆の雑な指導があります。それは「五十肩は硬くなるから、痛くてもどんどん動かしなさい」です。 これも本来は「可動域が狭くなるのが重症化した五十肩ですから、可動域は常に気をつけたいです。ただ、痛みが増すほど動かしてしまうと炎症が強まり、リハビリどころでは亡くなるので、痛みが増さない程度にストレッチをしていきましょう。ご指導しますね。」です。 つまり、痛みを我慢して、どんどん増す痛みに耐えてリハビリを頑張り続ければ、リハビリができない痛みになって、さらに、その炎症が関節包をよりぶ厚くさせ、ただただ悪化してしまうというリスクがあるわけです。
日常動作・仕事で痛みを我慢すること
このように痛みと炎症は相互関係というか、表と裏のような関係ですから、リハビリでの痛み具合をどうコントロールするかが大事です。 そして、リハビリで感じる痛みが強すぎれば、リハビリができなくなってしまうリスクがあるわけですから、リハビリ以外ではなおさら痛みを感じている場合ではないわけです。 この勘違いはかなり多くて、「リハビリになると思って、家事(仕事)を頑張ってやっていました」っていう患者さんがおられるんですね。そんな患者さんに対して、「残念ながら、それは肩をいじめているという方向性なんです。」とお伝えします。 要はリハビリでいかに痛みをコントロールしてやるかが大事で、それ以外の生活では痛みがない生活がベストだと考えています。もちろん、完璧は難しいので心がけと捉えてください。
無理に動かしてもらうこと
最後に注意してほしいのは、「誰かに無理に動かしてもらう」という治療法はすべて避けるべきということです。戦略的とは言えば、ある程度無理に動かす治療として、さきほど解説したサイレントマニピュレーションがありました。このサイレントマニピュレーションは神経ブロック麻酔で痛みを抑えているので、痛みによる筋肉の緊張もかなり抑えられているんです。もっと言うと、麻酔により力が入りにくくもなっています。それが大事で、痛みや恐怖が強い中、麻酔もせずに無理矢理動かそうとすると、筋肉が緊張して、結果、腱板断裂や骨折などのリスクが高まります。 そんな治療があるのかと思われるかもしれませんが、意外とそういう治療を受けて、痛みが増してしまったというエピソードで受診される患者さんも少なくないんです。このような治療をされるケースがあるのは、整体院、接骨院、整骨院などの治療院が多いです。多いですと言っても、一部です。このような五十肩の知識がある治療家さん、治療院はそんな無理矢理動かさず、痛みがある施術はしないという方針で行われます。ですから治療院などに、もし行かれる場合は、「絶対に無理に動かさない、痛いことはしない」ということをお願いしてください。また、治療家と言いましたが、医師や理学療法士・作業療法士の中にも無理矢理動かす人がおられるようなのでご注意ください。
まとめ
ここまで、できる限り医学的根拠を引用しつつも、肩専門医としての私の経験も踏まえて五十肩(凍結肩)について解説してまいりました。ここまでお読みいただき、もし自分は重症な凍結肩なのではないか?というご不安だったり、むしろ、五十肩以外の病気(腱板損傷など)なのではないか?とご不安に思われた場合は、まず診察を受けてみてください。必要に応じて精密検査なども行い、できる限り正確な診断のもと、治療方針を一緒に考えるということをやっております。
今回、解説した内容を動画でも解説しておりますので、もしよろしければご覧ください。























